新生儿出生后皮肤或眼白发黄的现象,是许多家庭面临的第一个健康挑战。据统计,约60%的足月儿和80%早产儿都会出现这种被称为“新生儿黄疸”的生理现象。虽然大部分属于正常代谢过程,但仍有约15%的病例可能发展为需要医疗干预的病理性黄疸。面对这个普遍却暗藏风险的状况,了解其发生机制与科学应对策略至关重要。
新生儿黄疸的根源在于胆红素代谢失衡。胎儿时期,母体承担了90%的胆红素处理工作,出生后婴儿肝脏需在48小时内建立完整的代谢系统。这种代谢转换导致:
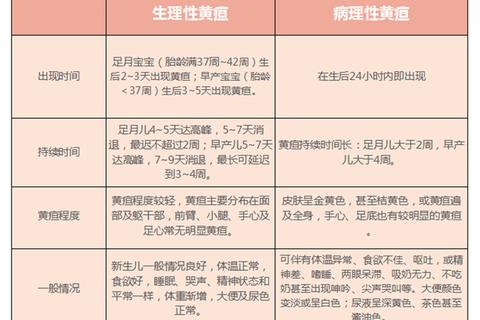
通过观察出现时间、进展速度和伴随症状可初步判断黄疸性质:
| 特征 | 生理性黄疸 | 病理性黄疸 |
|--|--||
| 出现时间 | 出生后2-3天 | 24小时内或2周后仍存在 |
| 黄染范围 | 面部至躯干 | 四肢末端及手足心 |
| 每日胆红素上升速度 | <5mg/dL | >5mg/dL |
| 伴随症状 | 无 | 嗜睡、拒奶、尖声哭闹 |
危险信号识别:当发现婴儿大便呈陶土色、尿液深黄如浓茶,或出现弓背姿势、肌张力异常时,需立即就医。
对于胆红素值<15mg/dL的轻度黄疸,可实施三项核心干预措施:
1. 强化喂养机制
每2小时哺乳一次,每日喂养12次以上,通过刺激肠道蠕动减少胆红素重吸收。母乳喂养者需注意母亲饮食,避免摄入含β-葡萄糖醛酸苷酶激活剂的食物(如大豆制品)。
2. 科学光疗应用
选择上午9-10点或下午4-5点,在室内隔着玻璃进行日光浴,每次15-20分钟。注意保护眼睛和生殖器,采用“三明治式”暴露法:先仰卧暴露胸腹部10分钟,再俯卧暴露背部10分钟。
3. 代谢状态监测
使用经皮胆红素测定仪每日记录数值,绘制变化曲线。若连续3天数值波动超过20%,或躯干皮肤按压后黄染持续10秒不褪,提示需医疗评估。
当血清胆红素超过Bhutani曲线中高危阈值时,需启动专业治疗:
值得注意的是,苯等肝酶诱导剂的使用需严格把握时机,过早应用可能加重肝肠循环负担。
1. 母乳性黄疸
暂停母乳3天后黄疸减轻>50%可确诊,恢复哺乳后可能出现反跳但不会超过原水平,持续监测至12周。
2. 溶血性黄疸
ABO溶血患儿在光疗同时静脉注射免疫球蛋白1g/kg,可阻断80%红细胞破坏。
3. 感染相关性黄疸
巨细胞病毒感染约占病理性黄疸的23%,需联合更昔洛韦(5mg/kg q12h)治疗。
三级预防策略可降低85%的重症风险:
对于有家族性黄疸史的婴儿,建议在出生后72小时内补充益生菌(如双歧杆菌),通过调节肠道菌群减少胆红素重吸收。
面对这个生命的第一次代谢考验,家长需建立“观察-记录-评估”的动态管理意识。记住三个关键时间窗:出生24小时内的任何黄疸都属异常,第3-5天是高峰期,第7天应出现明显消退趋势。通过科学认知与规范处理,绝大多数新生儿都能顺利完成这场特殊的“颜色蜕变”。