当月经周期偏离了“规律”的轨道,许多女性会陷入焦虑——是暂时失调还是疾病信号?该做哪些检查才能找到根源?本文将为您拆解医学界推荐的三大核心检查项目:激素六项、妇科B超及妇科查体,并结合临床实际案例,帮助您理解检查背后的科学逻辑。

一、月经不调的核心检查:三大“破案工具”
月经周期的调控涉及下丘脑-垂体-卵巢轴的精密协作,任何环节异常都可能导致月经紊乱。临床医生常通过以下检查层层筛查病因:
1. 性激素六项:内分泌系统的“晴雨表”
性激素六项(FSH、LH、E2、P、PRL、T)是评估生殖内分泌功能的核心指标,需根据月经周期选择检测时间:
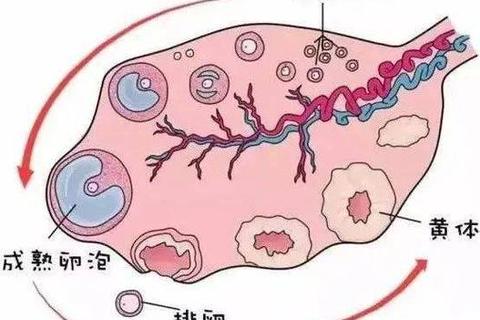
月经第2-4天(卵泡期):此时激素处于基础水平,可评估卵巢储备功能。若FSH>10 IU/L提示卵巢储备下降,FSH/LH>2-3.6可能为多囊卵巢综合征(PCOS)。
排卵期(月经第13-15天):监测LH峰值(可达基础值3-10倍)及E2水平(200-300pg/ml),判断卵泡成熟度。
黄体中期(月经第21-22天):孕酮(P)>5ng/ml提示有排卵,<10ng/ml则可能黄体功能不全。
注意:检查前需停用激素类药物至少1个月,空腹、30分钟后抽血,泌乳素(PRL)检测需在上午8-10点进行。
2. 妇科B超:子宫卵巢的“”
经B超(阴超)因分辨率高、无需憋尿,成为首选:
评估结构异常:发现子宫肌瘤、内膜息肉、卵巢囊肿等器质性病变。
监测卵泡发育:月经初期观察基础卵泡数量(双侧卵巢<10mm卵泡5-7个为正常),排卵期追踪优势卵泡直径(18-24mm为成熟)。
诊断特殊疾病:如PCOS患者可见卵巢多囊样改变(单侧≥12个2-9mm卵泡)。
注意:未婚女性可选择经腹部或直肠B超,中晚期妊娠或盆腔巨大包块患者需结合腹部B超。
3. 妇科查体:容易被忽视的“基础防线”
包括外阴视诊、窥器检查及双合诊/三合诊:
识别外阴病变:如炎症、溃疡、赘生物等。
宫颈筛查:30岁以上建议同步进行TCT+HPV检测,排除宫颈癌前病变。
触诊包块:发现子宫肌瘤、卵巢肿瘤的质地、活动度等特征。
二、延伸检查:锁定“隐形推手”
当核心检查无法明确病因时,需进一步排查:
甲状腺功能:甲亢/甲减均可干扰月经,TSH异常需警惕。
凝血功能:血小板减少或凝血因子缺乏会导致经期延长、量多。
AMH(抗缪勒管激素):评估卵巢储备,<1.1ng/ml提示早衰风险。
宫腔镜:直接观察宫腔粘连、内膜息肉等。
三、检查前必知的“黄金法则”
1. 时机选择:激素六项需按周期阶段检测,B超建议月经干净后3-7天。
2. 症状记录:携带近3个月月经日记(包括出血量、疼痛程度、伴随症状)。
3. 特殊人群:
青春期女性:初潮后2年内周期不规则属正常,无需过度检查。
围绝经期女性:不规则出血需优先排除子宫内膜癌。
四、从检查到行动:构建健康管理闭环
检查结果异常时,可参考以下干预路径:
内分泌紊乱:如PCOS可通过口服避孕药调节周期,胰岛素抵抗者需改善代谢。
器质性疾病:黏膜下肌瘤建议宫腔镜切除,子宫内膜息肉需病理评估。
生活方式干预:体重减轻5%-10%可使40%PCOS患者恢复自发排卵。
警示信号:若出现经期超过7天、每小时浸透1片卫生巾、非经期出血或剧烈腹痛,需立即就医。
月经不调从来不是“忍一忍就过去”的小问题,它是身体发出的健康预警。通过科学的检查组合,我们能精准定位病因,避免“盲人摸象”式的无效治疗。记住:早筛查、早干预,才是守护生育力和生活质量的终极方案。

