新生儿出生后的体重变化是衡量其健康状况的重要指标,尤其第一个月的体重增长常让新手父母既期待又焦虑。如何判断孩子的发育是否正常?哪些因素可能影响体重?如何科学应对异常情况?本文将结合医学指南与临床数据,系统解析这一阶段的生长规律。
一、新生儿体重变化的生理规律
1. 出生后第一周的“生理性体重下降”
几乎所有新生儿在出生后2-4天内会出现体重下降,幅度通常为出生体重的3%-9%。例如,3.5公斤的婴儿可能减少105-315克,主要与胎便排出、水分流失及初乳摄入不足有关。
体重通常在7-10天恢复到出生水平。若下降超过10%或两周未恢复,需警惕喂养不足或疾病。
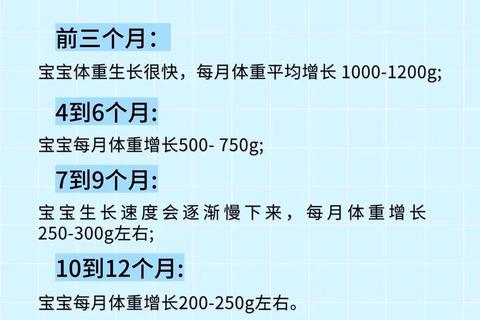
2. 第一个月的正常增长范围
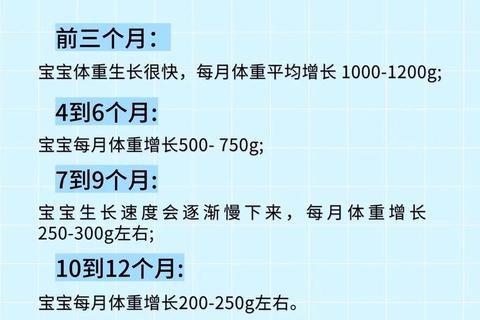
足月健康婴儿:平均增重1-1.5公斤,每日约30-40克。男婴普遍比女婴多增150-350克。
个体差异显著:出生体重较高的婴儿(如4公斤以上)可能仅增0.5公斤,而低体重儿(如2.5公斤以下)可能增重达2公斤以上。
3. 长期增长趋势
前3个月为生长高峰,体重可达出生时的2倍;1岁时约为3倍。早产儿在出生4周后可能出现“追赶生长”,增速高于足月儿。
二、影响体重增长的核心因素
1. 喂养方式与营养摄入
母乳喂养:初乳量虽少但营养密集,频繁哺乳(每日8-12次)可刺激泌乳。纯母乳喂养婴儿第4周日均增重约35克,低于配方奶喂养的40克,但长期发育指标无差异。
混合/人工喂养:需注意按需喂养,避免过度喂食导致消化不良。配方奶婴儿可能出现更快增重,但肥胖风险需关注。
2. 疾病与代谢问题
感染性疾病:如新生儿肺炎、败血症等,可导致食欲减退和代谢加速。
消化系统异常:乳糖不耐受、牛奶蛋白过敏表现为腹泻、呕吐,影响营养吸收。
内分泌疾病:先天性甲状腺功能减退症等可导致生长迟缓。
3. 母体与分娩因素
剖宫产婴儿因泌乳延迟,初期体重下降幅度更大。妊娠期糖尿病母亲所生婴儿可能出现“巨大儿”,但后续需监测低血糖风险。
三、科学监测与评估方法
1. 家庭测量要点
标准化流程:固定时间(如晨起排便后)、裸体测量,使用精确到10克的电子秤。
记录工具:绘制生长曲线图(图1),对比WHO或当地标准值,观察趋势而非单次数据。
2. 异常信号识别
需就医的情况:
体重持续不增或下降超过10%
每日增重<20克(足月儿)或<15克(早产儿)
伴随拒食、黄疸加重、嗜睡等症状
过度增重风险:若日增重>50克,需评估喂养方式,预防远期肥胖。
3. 综合评估指标
除体重外,需结合身长(月增4-5cm)、头围(月增3cm)、肌张力、精神状态等综合判断。
四、促进健康体重的实用策略
1. 优化喂养实践
哺乳技巧:确保正确含接姿势,观察有效吞咽(每吸吮2-3次有吞咽声)。
补充剂使用:维生素D每日400IU从出生后即开始补充,早产儿需增加至800IU。
2. 异常情况应对
生理性体重下降过多:增加哺乳频率,必要时补充5%葡萄糖水(每次10ml)缓解脱水。
疑似乳糖不耐受:尝试低乳糖配方奶或乳糖酶补充剂,同时监测排便变化。
3. 特殊人群管理
早产儿:需按矫正月龄评估,强化母乳或使用早产儿配方奶。
巨大儿:避免过度喂养,每3小时规律哺乳,监测血糖和神经行为发育。
五、常见误区与权威答疑
1. “越胖越健康”的认知偏差
研究显示,出生体重>4公斤的婴儿,成年后代谢综合征风险增加2倍。理想增重应遵循生长曲线,而非盲目追求“胖娃娃”。
2. “母乳不足”的误判
可通过尿量判断(第4天起每日≥6次)、排便频率(3次/日)等客观指标,而非单纯依赖体重。
3. “标准表焦虑”的应对
生长曲线在±2个标准差(约第3-97百分位)内均属正常,重点观察是否沿自身轨迹稳定增长。
新生儿体重既是健康晴雨表,也是养育方式的反馈。父母需掌握科学监测方法,在理解个体差异的基础上,及时识别异常信号。记住,温暖的怀抱、及时的回应与合理的营养,才是支撑生命最初生长的核心力量。当出现疑虑时,请始终以儿科医生的专业评估为准。

