细菌感染是生活中常见的健康威胁,正确使用抗菌药物不仅关乎治疗效果,更影响着整个医疗体系的可持续发展。数据显示,我国住院患者抗菌药物使用率高达80%,但其中半数以上缺乏明确指征。这种现状导致耐药菌检出率逐年上升,甚至出现对多种药物不敏感的"超级细菌"。本文将从症状识别到科学用药,为您解析细菌感染的规范处理流程。

细菌感染常表现为局部红肿热痛,如皮肤疖肿呈现边界清晰的红色肿块,按压有波动感;尿路感染伴随尿频、尿急、尿痛等排尿异常。与病毒性感染的全身性症状不同,细菌感染更易出现脓性分泌物,如黄绿色鼻涕或痰液。但需注意:儿童可能仅表现为持续低热、食欲不振,孕妇感染可能诱发宫缩[[52][60]]。
当体温持续超过38.5℃超过3天,或出现意识模糊、呼吸急促(成人>20次/分,儿童>40次/分)、皮肤花斑等预警信号时,必须立即就医。
1. 临床评估:医生通过问诊了解症状持续时间、用药史,观察感染部位特征。例如,丹毒呈现边界清晰的鲜红斑块,蜂窝织炎则呈弥漫性红肿。
2. 实验室检测:血常规中白细胞及中性粒细胞显著升高提示细菌感染,C反应蛋白>10mg/L时需警惕重症。
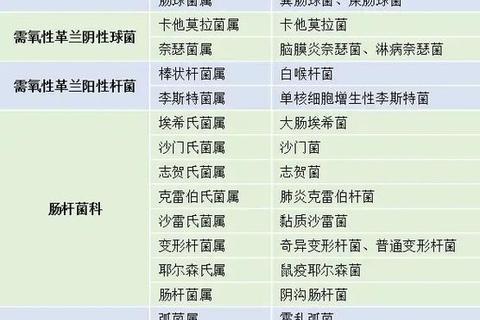
3. 病原学确诊:通过细菌培养和药敏试验确定致病菌及敏感药物,如肺炎链球菌首选青霉素类,大肠杆菌多对头孢三代敏感[[2][12]]。
1. 指征判断:严格区分细菌与病毒感染,普通感冒、手足口病等病毒性疾病禁用抗菌药物。
2. 精准选药:
3. 剂量调整:肾功能不全者需减少氨基糖苷类用量,儿童按体重换算剂量(如阿奇霉素10mg/kg/d)[[12][52]]。
4. 疗程控制:单纯感染症状消失后继续用药72小时,炎等深部感染需4-6周。
1. "高级抗生素见效快"误区:三代头孢对社区获得性肺炎效果可能不如阿莫西林。
2. "见好就收"的危害:过早停药易致复发,如中耳炎疗程不足易转为慢性。
3. 联合用药陷阱:氟喹诺酮类与含铝制剂同服会降低药效,需间隔2小时。
1. 个人防护:勤洗手(六步洗手法持续40秒),生熟食分开处理,肉类中心温度达75℃。
2. 疫苗接种:肺炎链球菌疫苗可预防70%侵袭性感染,流感疫苗降低继发细菌感染风险。
3. 药物管理:家庭药箱不囤积抗生素,过期药物需按医疗废物处理。
当出现药物过敏(皮疹、呼吸困难)或治疗3天无改善时,应立即复诊调整方案。记住:合理用药不仅是医生的责任,每位患者都是遏制耐药性的重要参与者[[71][48]]。