月经是女性生殖健康的“晴雨表”,但当它出现周期紊乱、经量异常或伴随疼痛时,可能提示潜在的健康问题。据统计,约30%的女性曾因月经不调就医。本文将从症状识别、病因分析到检查项目逐一解析,帮助女性科学应对月经不调。
一、月经不调的判断标准与常见病因

1. 月经不调的四大标准
根据临床指南,月经是否正常需从以下四方面评估:
周期:相邻两次月经首日间隔21~35天;
规律性:预测误差不超过7天;
经期:持续出血2~8天;
经量:总出血量20~60毫升(约每天更换3~6片卫生巾)。
若连续3个月未达标,需警惕病理性问题。
2. 月经不调的常见病因
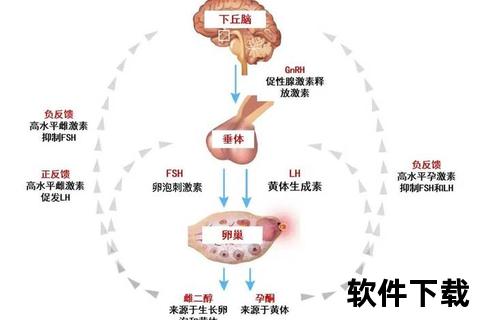
月经紊乱的根源复杂,主要分为两大类:
内分泌因素:如多囊卵巢综合征(PCOS)、甲状腺功能异常、卵巢早衰、高泌乳素血症等,占比约60%;
器质性疾病:如子宫肌瘤、子宫内膜息肉、子宫腺肌症、宫腔粘连等;
其他因素:凝血功能障碍、药物副作用(如抗精神病药)、压力或体重剧烈变化等。
二、月经不调必查项目解析
当月经异常持续时,医生会根据症状开具针对性检查。以下是核心检查项目及其意义:
1. 激素六项检查:内分泌功能的“解码器”
检查内容:包括促卵泡激素(FSH)、黄体生成素(LH)、雌二醇(E2)、孕酮(P)、睾酮(T)、泌乳素(PRL)。
适用人群:周期紊乱、闭经、多毛痤疮、备孕困难者。
检查时机:
基础激素:月经第2~4天(早卵泡期)空腹抽血;
黄体功能评估:月经第21天(黄体中期)测孕酮。
异常解读:
FSH/LH升高:提示卵巢功能减退或衰竭(如FSH>40 IU/L为卵巢早衰);
LH/FSH>2:可能为多囊卵巢综合征(PCOS);
睾酮升高:需排查高雄激素血症或肿瘤;
泌乳素过高:可能导致闭经或溢乳,需排除垂体瘤。
2. B超检查:生殖器官的“透视仪”
检查方式:
经腹部B超:需憋尿,适合无性生活女性;
经B超:分辨率高,无需憋尿,但有性生活者首选。
核心作用:
观察子宫形态、内膜厚度(正常排卵前约8~12mm);
发现肌瘤、息肉、卵巢囊肿等器质性病变;
评估卵泡数量(如PCOS患者单侧卵泡≥12个)。
特殊场景:经期出血超过7天或疑有宫腔病变时,医生可能建议经期B超。
3. 妇科常规检查:宫颈与的“第一道防线”
检查内容:
视诊与触诊:检查外阴、、宫颈有无异常;
宫颈筛查:TCT(细胞学)和HPV检测,排除癌前病变;
白带常规:判断是否存在炎(如细菌性、霉菌性)。
注意事项:需避开月经期,检查前24小时避免性生活。
4. 其他辅助检查
甲状腺功能:甲亢或甲减均可引起月经紊乱;
凝血功能:经量过多者需排查凝血障碍;
血HCG:育龄女性必查,排除妊娠相关出血;
宫腔镜:疑有宫腔粘连或内膜病变时的金标准。
三、检查结果异常怎么办?个性化治疗建议
1. 内分泌失调
多囊卵巢综合征(PCOS):生活方式干预(减重5%~10%可改善症状)联合二甲双胍或短效避孕药调节周期;
卵巢功能减退:激素替代疗法(HRT)缓解低雌激素症状,必要时辅助生殖。
2. 器质性疾病
子宫肌瘤/息肉:无症状者定期观察,体积较大或引起贫血者需手术;
宫腔粘连:宫腔镜分离术后放置节育环预防复发。
3. 生活方式调整
饮食:增加亚麻籽、豆类等植物雌激素食物,减少高GI饮食;
运动:每周150分钟中等强度运动(如快走、游泳)改善胰岛素抵抗;
情绪管理:压力过大时皮质醇升高可抑制排卵,建议通过冥想、瑜伽减压。
四、预防与日常监测
记录月经日记:使用APP记录周期、经量、痛经程度,就诊时提供数据;
定期体检:每年一次妇科B超+TCT/HPV筛查,40岁以上加查性激素;
及时就医信号:非经期出血、经量突然增减、持续严重痛经或闭经超3个月。
月经不调并非“小事”,背后可能隐藏着生殖系统或全身性疾病。科学检查是明确病因的第一步,而个性化治疗结合生活方式调整,往往能显著改善症状。记住,规律月经是健康的标志,早发现、早干预,才能守护女性终生的生殖健康。
本文参考权威来源:Mayo Clinic、中华医学会妇产科分会、腾讯医典等。

