当一位房颤患者因反复血栓入院时,医生发现他服用常规抗凝药华法林后频繁出血,而基因检测显示其CYP2C9基因突变导致药物代谢异常。调整剂量后,患者的血栓与出血风险终于达到平衡——这种“因人施治”的精准医疗模式,正悄然改变着传统“一刀切”的用药困境。

精准治疗的核心是基于患者的基因、代谢特征及疾病特点,定制药物治疗方案。例如,华法林的剂量需参考VKORC1和CYP2C9基因型;而肿瘤靶向药的选择则依赖EGFR、ALK等驱动基因的检测。
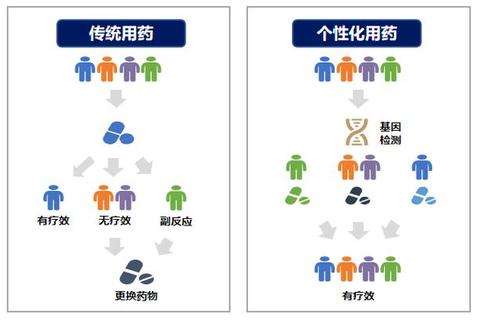
科学依据:
1. 基因检测指导剂量调整:约30%的亚洲人群携带华法林敏感基因,剂量误差可导致致命出血或血栓。
2. 代谢酶差异决定疗效:CYP2D6基因突变者可能无法激活前体药物(如他莫昔芬),需更换治疗方案。
3. 靶向药物精准:肺癌患者若存在EGFR突变,使用吉非替尼的疗效比传统化疗提高3倍。
临床应用场景:
一名肾性高血压合并肺水肿的患者,需肾内科、心内科、影像科共同制定方案——这正是多学科诊疗(MDT)的价值。临床药师、基因学家与专科医生的协作,让治疗从“单打独斗”升级为“系统作战”。
典型案例:
1. 抗凝管理团队:仁济医院组建包含药师、心内科医生的抗凝小组,通过基因检测和动态监测INR值,将患者出血风险降低40%。
2. 肿瘤MDT模式:北京大学肿瘤医院通过多学科会诊,为晚期胃癌患者整合手术、化疗和免疫治疗方案,5年生存率提高15%。
协作要点:
1. 主动提供完整用药史
包括中药、保健品(如银杏叶可能增强抗凝药效果),避免潜在相互作用。
2. 基因检测的适用人群
3. 特殊人群注意事项
1. 用药风险预测:仁济医院开发“爱抗凝”小程序,通过机器学习预测华法林剂量,准确率达85%。
2. 虚拟临床试验:利用真实世界数据模拟药物疗效,缩短新药研发周期。
3. 自动化预警系统:当患者eGFR(肾功能)低于30ml/min时,自动提示调整抗生素剂量。
从“一药通用”到“精准制导”,现代医学正通过基因解码和多学科协作,为每位患者绘制独特的治疗地图。作为患者,主动参与治疗决策、定期监测用药反应,将成为战胜疾病的关键武器。而医生与药师的深度合作,则让这场对抗疾病的战役,真正走向“知己知彼”的科学化道路。