癫痫是一种由大脑神经元异常放电引发的慢性神经系统疾病,全球约5000万人受其困扰。随着医学研究的深入,药物治疗策略不断优化,帮助更多患者实现发作控制、改善生活质量。本文将结合最新临床指南与实践经验,系统解析抗癫痫药物的科学选择、个体化调整及特殊人群管理要点。
1. 何时启动药物治疗?
根据国际抗癫痫联盟(ILAE)指南,通常需在两次无诱因癫痫发作后开始用药。但在以下情况中,首次发作即可考虑治疗:存在明确脑功能缺陷(如海马硬化)、脑电图显示痫样放电、或患者无法承受再次发作风险(如高空作业者)。对于儿童良性癫痫综合征(如BECTs),医生可能暂缓用药,密切观察发作频率。
2. 单药治疗优先原则
约50%的新诊断患者通过单药治疗即可控制发作。药物选择需综合发作类型、年龄、性别及共患病:
3. 联合治疗的精准化
当单药治疗失败时,联合用药需遵循四大原则:
1. 儿童患者
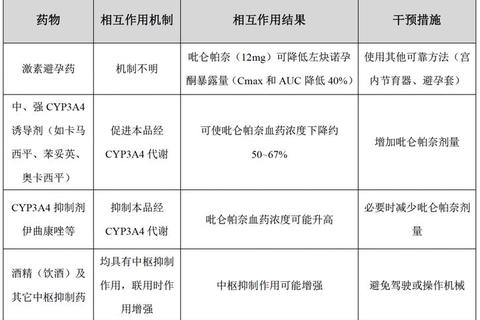
2. 育龄女性与孕妇
3. 老年患者
1. 剂量优化三步骤
2. 常见不良反应管理
1. 基因靶向药物
基于全外显子测序技术,针对SCN1A、KCNQ2等致痫基因的精准治疗进入临床试验阶段
2. 神经调控技术
迷走神经刺激术(VNS)可使40%难治性癫痫患者发作减少50%以上,尤其适用于儿童
3. 中西医结合方案
1. 用药记录:使用癫痫日记APP记录发作时间、诱因及用药反应
2. 定期复查:每3-6个月检测血常规、肝肾功能,育龄女性每季度监测血药浓度
3. 应急处理:家属需掌握发作时的侧卧位保护、防止舌咬伤等急救措施
4. 生活方式:保证7-8小时睡眠,避免酒精、咖啡因,适量补充镁和维生素B6
癫痫治疗已从单纯控制发作转向个体化全程管理。通过科学的药物选择、精准的剂量调整及多学科协作,70%患者可实现长期无发作。患者需与医生建立长期信任关系,在规范治疗与自我管理中重获生活掌控权。(本文综合临床指南与最新研究,具体用药请遵医嘱)
> 关键依据: