新生儿是家庭中最脆弱的成员,他们的免疫系统尚未发育完善,体温调节能力弱,发热往往是健康问题的早期信号。面对宝宝体温升高的时刻,许多家长既焦虑又无措——盲目物理降温、误用药物、延误就医等情况屡见不鲜。本文将从科学角度解析新生儿发热的成因,并提供权威的家庭护理指南,帮助家长在关键时刻做出正确决策。
一、新生儿发热的界定与常见病因
1. 正常体温与发热标准
新生儿正常体温根据测量部位有所不同:腋温为35.9℃~37.2℃,肛温为36.2℃~37.8℃。当腋温超过37.5℃或肛温超过37.8℃时,即可判定为发热。需注意的是,哭闹、包裹过厚或喂奶后可能出现短暂体温升高,需在安静状态下复测确认。

2. 五大常见病因
环境因素:室温过高、衣物过厚导致散热不足,占新生儿发热的30%以上。
感染:细菌或病毒感染(如呼吸道感染、败血症、脑膜炎)是最危险的原因,可能伴随精神萎靡、呼吸急促等症状。
脱水:喂养不足、腹泻或呕吐导致体液流失,引发“脱水热”。
中枢调节异常:早产儿或脑损伤患儿可能出现体温调节中枢功能障碍。
免疫性疾病:如川崎病等罕见病症。
二、家庭护理的四大核心原则
1. 精准测量与记录
工具选择:优先使用电子体温计或水银体温计测量腋温,避免耳温枪、额温枪因环境干扰产生误差。
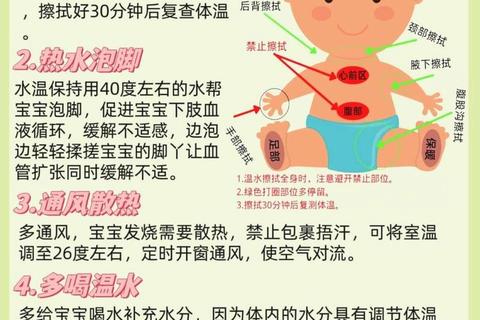
操作要点:擦干腋窝汗液,保持测温姿势5分钟,避免喂奶、哭闹后立即测量。
2. 安全降温措施
物理降温:
环境调整:保持室温24℃~26℃,减少包裹衣物,优先散热而非捂汗。
温水擦拭:用33℃~36℃温水轻拭颈部、腋窝、腹股沟等大血管分布区,禁止酒精擦浴或冰敷。
足部保暖:手脚冰凉时用暖水袋温暖足部,促进末梢循环。
药物使用:
3月龄以下新生儿禁用退烧药,需在医生指导下处理;3月龄以上可遵医嘱使用对乙酰氨基酚。
避免交替使用退烧药或联合感冒药,以防药物过量。
3. 喂养与补液管理
增加母乳喂养频率,或遵医嘱补充电解质溶液,预防脱水。
发热期间避免强迫进食,以少量多次方式维持营养。
4. 观察预警信号
出现以下情况需立即就医:
3月龄内任何程度的发热
体温持续超过38.5℃或反复升高
伴随抽搐、皮肤花斑、呼吸窘迫等危重症状
三、专业诊疗与预防策略
1. 医院检查流程
医生可能通过血常规、尿常规、C反应蛋白检测判断感染类型,重症患儿需进行腰椎穿刺或影像学检查。治疗上,细菌感染需规范使用抗生素,病毒感染则以支持疗法为主。
2. 预防措施
环境控制:保持居室通风,避免接触呼吸道感染患者,定期消毒奶瓶、玩具。
免疫防护:按时接种疫苗,避免带新生儿进入人群密集场所。
科学护理:通过触摸后颈判断穿衣厚度,维持手脚温暖但躯干无汗。
四、破除常见误区
误区1:发热会“烧坏脑子”
事实:单纯高热不会损伤脑组织,但颅内感染等原发病可能导致后遗症。
误区2:退热越快越好
事实:降温应循序渐进,1小时内体温下降0.5℃~1℃为宜,骤降可能引发循环障碍。
误区3:睡梦中必须唤醒服药
事实:安稳睡眠的患儿无需强行喂药,密切观察即可。
建立科学的应对思维
新生儿发热如同一盏警示灯,既不能过度恐慌,也不能掉以轻心。家长需掌握“观察-记录-干预”的三步法则:通过体温曲线判断病情趋势,结合精神状态选择护理方式,在专业指导下合理用药。记住,及时就医永远比自行处理更安全——特别是对于3月龄内的婴儿,宁可“虚惊一场”,不可“延误时机”。

