中耳炎是耳鼻喉科常见疾病,全球约80%的学龄前儿童曾罹患此病。耳痛、听力下降、耳闷胀感等症状不仅影响生活质量,若处理不当还可能引发脑膜炎、永久性听力损伤等严重并发症。本文结合权威指南与临床实践,系统性解析中耳炎的科学用药方法及日常防护要点。
病因机制:中耳炎多由细菌或病毒经咽鼓管侵入中耳腔引发,常见病原体包括肺炎链球菌(占70%)、流感嗜血杆菌等。儿童因咽鼓管短平直,鼻腔感染易蔓延至中耳,因此发病率显著高于成人。
典型症状:
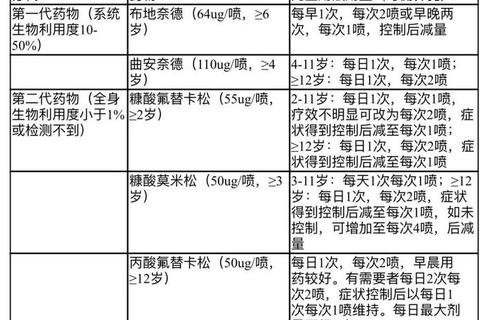
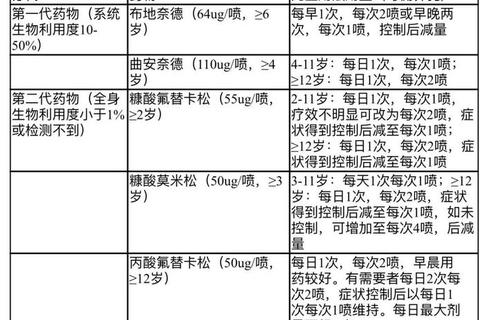
优先采用“观察等待”策略,使用非甾体抗炎药(如布洛芬)缓解疼痛,并监测48-72小时。
一线药物:阿莫西林(80-90 mg/kg/d,分2次口服),疗程7-10天,对青霉素中度敏感菌株有效。
替代方案:阿奇霉素(10 mg/kg/d,疗程3-5天)适用于青霉素过敏者,或头孢类抗生素(如头孢地尼)。
1. 清洁耳道:用3%双氧水或生理盐水冲洗脓液,棉签轻拭至干燥。
2. 药物渗透:侧卧患耳朝上,滴入药液4-5滴后轻按耳屏数次,保持体位5分钟以增强吸收。
3. 常用药物:氧氟沙星滴耳液(抗菌)、硼酸酒精(干燥消炎),鼓膜穿孔者禁用粉剂。
1. 自行停药:症状缓解后擅自停药易导致细菌耐药,需完成完整疗程。
2. 错误滴药:鼓膜穿孔时滴入含酒精成分药液可能引发剧烈疼痛。
3. 滥用激素:非化脓性中耳炎局部使用激素需谨慎,可能掩盖感染进展。
若药物保守治疗3个月后中耳积液未吸收,或反复发作伴听力下降,需考虑鼓膜切开置管术。该微创手术可引流积液并平衡中耳压力,术后1年取出通气管,鼓膜愈合率达95%。
中耳炎治疗需兼顾病原体清除与局部护理,规范用药和定期复查是关键。若出现耳痛持续加重、高热或意识障碍,务必及时就医。掌握科学的家庭护理方法,配合医生制定的个性化方案,可显著降低并发症风险,守护听力健康。