尿毒症是慢性肾脏病终末期的临床综合征,其核心矛盾在于肾脏排毒、调节电解质及内分泌功能的全面衰竭。随着医学研究的深入,治疗策略正从“被动替代”转向“主动干预”,本文将系统解析当前药物研发的突破性机制及其临床应用价值。
1. 肠道-肾脏轴调控异常
近年研究发现,IgA肾病(我国尿毒症首要病因)的致病性IgA1分子主要来源于肠道黏膜免疫系统。异常糖基化的IgA1通过肠-肾轴沉积于肾脏,激活补体系统并引发炎症反应。基于此,布地奈德肠溶胶囊通过靶向回肠末端Peyer淋巴结,抑制致病性IgA1分泌,使24个月尿蛋白肌酐比下降43%,肾功能恶化风险减少66%。
2. 尿毒症毒素清除机制突破
有机阴离子转运体1(OAT1)是肾脏排泄尿毒症毒素的关键通道。研究发现,OAT1功能缺陷会加速毒素蓄积,新型药物通过激活OAT1转运效率,可降低心血管并发症风险。磷酸盐动力学模型进一步揭示,优化透析需考虑细胞内储存及蛋白质结合态毒素的释放规律。
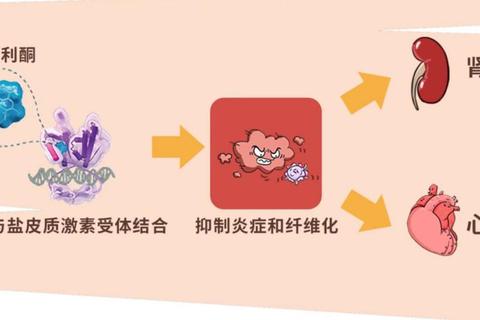
3. 钙磷代谢紊乱与血管钙化
钙化防御(钙盐异常沉积导致皮肤坏死)的治疗困境正在被打破。传统硫代硫酸钠疗效争议背景下,强效钙化抑制剂SNF459及人羊膜间充质干细胞疗法在临床中展现出降低死亡率的潜力。
1. 个体化透析方案优化
序贯超滤透析:针对低血压患者,先以100-200 mL/h速度进行单纯超滤,6-12小时后衔接血液透析,可稳定血流动力学并有效清除毒素。
递增式血液透析:根据残余肾功能动态调整透析频率,减少治疗负担并保护残余肾单位。
2. 靶向新药的临床实践
肠道免疫调节剂:布地奈德肠溶胶囊通过局部作用减少全身副作用,适用于IgA肾病早期干预。
代谢通路抑制剂:SGLT2抑制剂(如恩格列净)通过抑制近端肾小管葡萄糖重吸收,降低肾小球内压,延缓eGFR下降速度达50%。
3. 并发症的综合管理
心血管保护:KDIGO指南推荐收缩压<120 mmHg,联合RAS抑制剂与GLP-1受体激动剂可降低心肌梗死风险。
贫血纠正:低氧诱导因子脯氨酰羟化酶抑制剂(罗沙司他)促进内源性促红素生成,血红蛋白达标率提高至92%。
1. 居家监测重点
每日记录血压、尿量及体重变化,水肿加重或血压持续>160/100 mmHg需立即就医。
限制高磷食物(如奶制品、坚果),血磷目标值维持在2.5-4.5 mg/dL。
2. 特殊人群注意事项
孕妇:优先选择腹膜透析减少血流动力学波动,禁用ACEI/ARB类药物。
儿童:动态血压监测每3-6个月一次,血红蛋白需维持在11-12 g/dL。
3. 医患协作要点
透析患者需每3个月检测iPTH及骨密度,预防肾性骨病。
参与新药临床试验前,需充分评估药物作用机制与个体基因多态性的关联。
1. 开发双靶点药物(如同时调节OAT1和肠道免疫),预计2026年进入II期临床试验。
2. 人工智能驱动的透析参数预测模型,通过磷酸盐动力学数据优化治疗频率。
尿毒症治疗已步入“精准干预”时代,从分子机制到临床实践的转化,正为患者打开生存质量提升的新窗口。患者需建立科学疾病认知,主动参与治疗决策,方能最大化医疗进展的获益。