乳腺增生是女性最常见的乳腺良性疾病之一,但关于它的误解和担忧却从未停止。 胀痛是否意味着癌变?情绪波动真的会影响乳腺健康吗?本文将从科学角度解析乳腺增生的本质、症状、成因及防治方法,帮助读者建立正确认知,并提供切实可行的健康管理建议。
一、乳腺增生的本质与分类
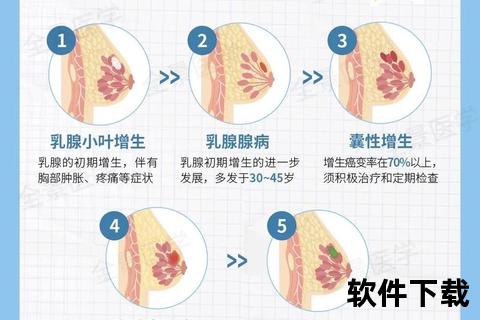
乳腺增生并非疾病,而是乳腺组织对激素变化的生理反应。它由乳腺腺体、导管及间质的增生与复旧失衡引起,多与月经周期相关。根据病理特征可分为三类:
1. 单纯性乳腺增生(乳痛症):表现为月经前胀痛,月经后缓解,无肿块。
2. 乳腺腺病:可触及颗粒状或条索状结节,可能伴随月经周期变化。
3. 囊性增生:乳腺内形成囊肿,需警惕癌变风险(约1%-5%可能发展为不典型增生)。
二、症状识别:如何判断是否需就医?
典型症状
周期性胀痛:月经前1-2周加重,经后减轻,疼痛可放射至腋下或肩背。
肿块:多为双侧多发、质地柔韧的结节,边界不清但可移动。
溢液:约5%-15%患者出现,多为清亮或淡黄色液体。
危险信号(需立即就诊)
单侧固定肿块、血性溢液、皮肤橘皮样改变或凹陷。
非周期性疼痛或40岁以上新发乳腺增生。
三、成因解析:为何乳腺增生“偏爱”现代女性?
核心机制:激素失衡
雌激素过度刺激与孕激素相对不足是直接诱因。以下因素加剧失衡风险:
1. 情绪压力:焦虑、抑郁导致下丘脑-垂体-卵巢轴紊乱。
2. 饮食结构:高脂肪、高热量饮食促进雌激素合成,动物蛋白摄入过量(如饲料喂养禽肉)。
3. 生活习惯:熬夜、缺乏运动影响激素代谢。
4. 外源性雌激素:含激素化妆品、保健品(如蜂王浆)的滥用。
四、诊断流程:科学检查避免误判
基础筛查
自我检查:月经后5-7天进行触诊,注意肿块位置、大小变化。
临床触诊:医生通过按压判断肿块性质,准确率约70%。
影像学检查
超声:首选于35岁以下女性,可鉴别囊性与实性肿块。
钼靶X线:40岁以上女性筛查金标准,对钙化灶敏感。
MRI:用于高危人群或复杂病例。
五、治疗策略:个体化方案缓解症状
非药物干预
生活方式调整:每周3次30分钟有氧运动(如快走)可降低20%症状发生率。
饮食调理:增加十字花科蔬菜(如西兰花)、亚麻籽等植物雌激素食物,减少咖啡因摄入。
药物治疗
中成药:小金丸、逍遥散等疏肝理气,改善轻中度症状。
西药:三苯氧胺短期使用(≤3个月)缓解疼痛,需监测肝功能。
特殊人群管理
孕妇:妊娠期乳腺增生属生理现象,避免热敷和药物,哺乳有助症状消退。
围绝经期女性:慎用激素替代疗法,定期监测乳腺变化。
六、预防指南:三级防护体系
一级预防(健康人群)
膳食金字塔:每日摄入30g膳食纤维(如燕麦)、200g低GI水果。
情绪管理:正念冥想、艺术疗法等调节压力激素。
二级预防(已有症状)
周期性记录:使用症状日记APP追踪疼痛与月经关系。
物理疗法:低频脉冲电刺激可改善局部循环。
三级预防(高风险人群)
基因检测:BRCA1/2突变者需提前10年开始筛查。
替代检查:致密型乳腺可选择超声弹性成像补充钼靶。
七、行动建议:构建乳腺健康生态
1. 建立筛查日历:20岁以上每月自检,35岁后每年一次超声。
2. 选择合适内衣:运动时穿戴支撑型胸罩,避免钢圈压迫。
3. 家庭应急处理:突发剧烈疼痛可冷敷(非热敷),48小时内就医。
乳腺增生是身体发出的健康预警,而非判决书。 通过科学认知、定期监测和积极干预,超过90%的患者可有效控制症状。记住:最好的治疗是预防,而预防始于对自身健康的敬畏与关怀。
