皮肤出现红疹、瘙痒、脱屑,不少人第一反应是“又过敏了”。这种看似常见的症状背后,可能隐藏着复杂的免疫机制——当人体免疫系统对无害物质产生过度反应时,皮肤就会成为“战场”,释放组胺等炎症介质导致血管扩张、神经敏感,形成肉眼可见的过敏表现。面对反复发作的皮肤问题,如何科学选择药物并有效缓解症状?本文将从致病机理到用药策略,为您构建完整的应对体系。
皮肤过敏并非简单的表皮问题,而是涉及遗传、环境和免疫系统的综合反应。特应性皮炎患者的家族中往往存在哮喘或过敏性鼻炎病史,这与聚丝蛋白基因突变导致的皮肤屏障缺陷密切相关。当皮肤失去正常保护功能时,尘螨、花粉等过敏原更容易穿透表皮,激活朗格汉斯细胞并引发Th2型免疫反应,形成“瘙痒-搔抓-炎症加重”的恶性循环。
临床数据显示,我国1-7岁儿童特应性皮炎患病率已达12.94%,其中60%合并其他过敏性疾病。环境因素加速了这一趋势:过度清洁破坏皮肤菌群平衡,高糖饮食改变肠道微生态,空气污染物则直接刺激皮肤屏障。这些因素共同导致肥大细胞释放组胺、白三烯等介质,引发血管通透性增加和神经末梢敏感。
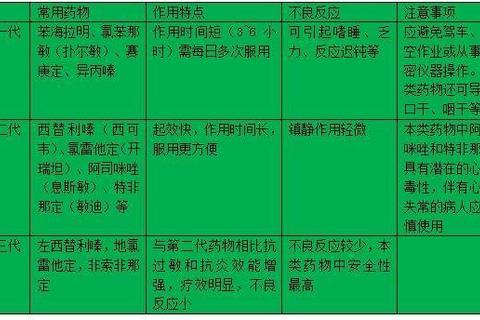
1. 抗组胺药:阻断过敏反应的核心
第二代抗组胺药物如西替利嗪和氯雷他定,通过选择性阻断外周H1受体,能在15-30分钟内缓解瘙痒和风团,且无第一代药物的嗜睡副作用。对于慢性荨麻疹患者,第三代药物地氯雷他定干混悬剂(1.25mg/日)显示出更强的受体亲和力,适合长期管理。需注意特非那定等药物存在心脏毒性风险,服药期间应避免饮用葡萄柚汁。
2. 糖皮质激素:精准控制的“双刃剑”
外用激素强度分级至关重要:轻度皮炎选择1%氢化可的松,中度使用0.1%糠酸莫米松,而顽固性皮损可能需要0.05%丙酸氟替卡松。面部和间擦部位推荐软性激素(如0.1%甲基泼尼松龙),其经皮吸收率低于0.1%,可连续使用2周。家长担心的激素依赖问题,可通过“指尖单位”量化控制——成人单肢用药不超过4个FTU(1FTU=0.5g)。
3. 免疫调节剂:打破慢性炎症循环
他克莫司软膏(0.03%)通过抑制钙调磷酸酶,能有效阻断T细胞活化,特别适用于面部和儿童反复发作的皮炎。临床研究显示,每周2次维持治疗可使复发率降低60%。对于中重度患者,JAK抑制剂如乌帕替尼可靶向抑制IL-4/IL-13信号通路,但需监测感染风险。
儿童群体:
• 6月龄以上婴儿可使用西替利嗪滴剂(2.5mg/日),1岁以上选择地氯雷他定干混悬剂(1mg/日)
• 避免使用苯海拉明等第一代药物,其镇静作用可能影响认知发育
• 激素药膏单日用量不超过体表面积的25%,尿布区优先使用氧化锌软膏
妊娠期女性:
• 首选局部冷敷和生理盐水湿敷,必要时短期使用氯雷他定(B类妊娠药物)
• 孕晚期慎用伪,可能引发子宫动脉收缩
• 哺乳期避免使用酮替芬,其乳汁浓度可达血清的70%
老年患者:
• 优先选择左西替利嗪(5mg/日),其肾脏排泄率较常规剂型降低30%
• 合并心血管疾病者避免使用赛庚啶,可能加重心律失常
• 外用激素需警惕皮肤萎缩,建议联合10%尿素霜修复屏障
紧急处理三原则:
1. 物理阻断:立即用冷水冲洗接触过敏原部位,水温控制在4-10℃可收缩血管
2. 药物干预:口服氯雷他定10mg联合外用糠酸莫米松乳膏,30分钟内瘙痒缓解率达82%
3. 行为控制:佩戴棉质手套避免搔抓,夜间睡眠时室温保持在20-22℃减少汗液刺激
长期管理方案:
• 环境控制:使用防螨床罩(孔径≤10μm)、空气净化器(CADR≥300)
• 皮肤修复:每日2次涂抹含神经酰胺的润肤霜,湿度低于60%时加用凡士林封包
• 微生物调节:鼠李糖乳杆菌HN001(每日5×10^9CFU)可降低婴儿期特应性皮炎发生率40%
当出现喉头水肿、呼吸困难或全身性荨麻疹伴低血压时,应立即肌注肾上腺素(0.01mg/kg),并保持侧卧位防止误吸。数据显示,过敏反应发生后4分钟内给药,生存率可达98%。
误区1:“激素药膏不能用”
事实:规范使用中弱效激素(每日1次,连续≤2周)不会导致皮肤变薄。研究显示,间断使用0.1%糠酸莫米松(每周2次)维持治疗,12个月内皮肤厚度变化≤5%。
误区2:“过敏药会产生耐药性”
事实:抗组胺药无耐药性概念,但长期单一用药可能受体敏感性下降。建议每3个月轮换不同作用机制的药物,如H1受体拮抗剂联合白三烯受体阻滞剂。
误区3:“查过敏原就能根治”
事实:IgE检测仅能识别60%的致敏原,双盲食物激发试验才是金标准。对于尘螨过敏者,脱敏治疗3年可使症状缓解率提升至75%。
在皮肤过敏的长期对抗中,患者需建立“监测-干预-评估”的动态管理模型。使用患者日记记录瘙痒程度(视觉模拟评分≥4分提示需升级治疗)、药物反应及环境暴露因素,每3个月通过SCORAD评分系统评估疾病进展。记住,科学用药的本质不是消灭所有症状,而是找到免疫平衡的黄金支点。