慢性结肠炎是一种病程漫长、易反复发作的肠道炎症性疾病,其典型症状包括持续数周的腹泻、黏液脓血便、腹痛以及排便后仍有便意的里急后重感。据临床数据显示,20-49岁人群是该病的高发群体,约60%患者病程中会出现至少一次复发。本文将从病理机制出发,结合最新诊疗指南和临床研究证据,系统解析药物精准选择与疗效优化的实践路径。
现代医学将治疗药物分为四大类,其作用机制覆盖从基础抗炎到免疫调节的全链条(图1):
1. 氨基水杨酸类:作为轻中度患者的首选药物,美沙拉嗪通过直接抑制肠道黏膜前列腺素合成发挥抗炎作用。推荐起始剂量3.2-4.8g/天,分3次口服,病变局限在左半结肠者可联用1g栓剂夜间纳肛。需注意奥沙拉秦可能导致剂量相关性腹泻,而美沙拉嗪的浓度依赖型制剂可实现结肠靶向释放,减少全身副作用。
2. 糖皮质激素:急性期重度患者的"急救药",泼尼松40-60mg/日的标准剂量需在症状缓解后每周递减5mg,8周内完成撤药以防止肾上腺抑制。静脉甲泼尼龙适用于伴发热或血红蛋白<100g/L的重症患者,但疗程不宜超过10天。
3. 免疫调节剂:硫唑嘌呤1.5-2.5mg/kg/日的维持治疗方案,可将复发风险降低70%。环孢素静脉滴注(2-4mg/kg/日)对激素抵抗型患者短期有效率可达80%,但需严密监测血药浓度预防肾毒性。
4. 生物制剂:抗TNF-α单抗(如英夫利西单抗5mg/kg第0、2、6周诱导)可使54%中重度患者实现黏膜愈合。2024年Lancet发表的QUASAR III期研究证实,IL-23抑制剂Guselkumab在12周时临床应答率达62.3%,显著优于传统疗法。
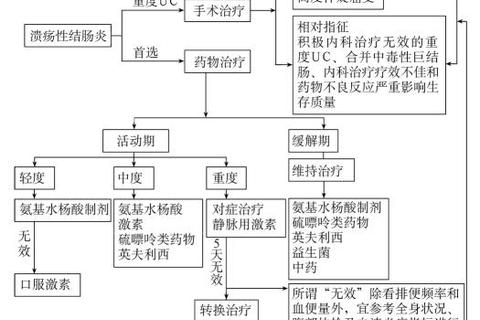
1. 分层治疗决策树(图2)
根据《中国2023版溃疡性结肠炎诊治指南》,轻度活动期首选美沙拉嗪局部+口服联合;中度需加用泼尼松;重度则启动"升阶梯治疗":静脉激素→环孢素→生物制剂。对激素依赖者,硫唑嘌呤应在激素减量至20mg/日时同步启用。
2. 药物反应监测体系
3. 个体化给药方案
日本学者Nambu的队列研究显示,儿童患者采用"周末脉冲式"美沙拉嗪(平日3g/日,周末4.8g/日)可提高依从性20%。老年患者建议选择巴柳氮钠(每日6.75g分三次)替代美沙拉嗪,因其肾毒性风险降低37%。
1. 妊娠期患者:孕早期停用甲氨蝶呤,硫唑嘌呤需维持<2mg/kg/日。英夫利西单抗可安全使用至孕30周,哺乳期建议暂停生物制剂。
2. 儿童患者:5岁以下患儿优先选用美沙拉嗪颗粒剂(每日50mg/kg),对激素抵抗者可选择环孢素微乳剂(血药浓度维持150-250ng/ml)。
3. 并发症处理:中毒性巨结肠需立即停用止泻药,静脉给予甲硝唑500mg q8h联合头孢曲松2g qd。骨质疏松患者每日补充钙剂1200mg+维生素D3 800IU。
1. 精准医疗应用:基于GWAS研究发现的NOD2基因突变,对携带rs2066844位点变异患者提前启用乌司奴单抗,可使临床缓解率提高2.1倍。
2. 新型给药系统:pH敏感型美沙拉嗪微球胶囊(MMX技术)可实现全结肠释放,较传统制剂黏膜愈合率提升19%。
3. 肠道微生态调节:2024年RCT研究表明,特定菌株组合(长双歧杆菌BB536+嗜酸乳杆菌La-14)联合美沙拉嗪,可将1年维持缓解率从68%提升至82%。
当出现持续血便或夜间痛醒时,应立即就医进行粪菌移植评估。居家管理期间建议使用症状日记App记录排便频率、Bristol分型及疼痛评分,这些数据可为医生调整药量提供关键依据。需要特别提醒的是,45岁以上新发患者需完善结肠镜活检排除淋巴细胞性结肠炎,该亚型对5-ASA类药物反应较差。