幽门螺杆菌感染的胃部环境如同一个“隐形战场”,这种顽固的细菌在全球感染率超过50%,而在我国部分地区的感染率甚至高达60%以上。当患者因反复胃痛、反酸或体检阳性报告前来就诊时,四联疗法往往成为医生开具的核心治疗方案。这种由四种药物精密配合的疗法,既是医学对抗幽门螺杆菌的利器,也需要患者对用药细节的充分理解与配合。
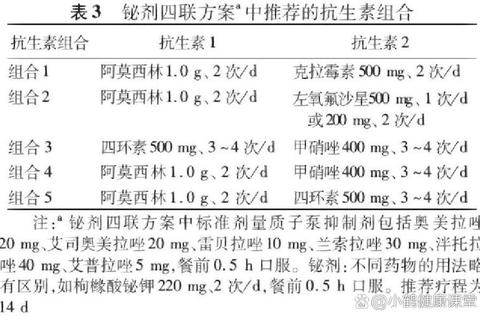
四联疗法的核心在于通过多靶点阻断幽门螺杆菌的生存环境。质子泵抑制剂(PPI)通过抑制胃酸分泌,将胃内pH值提升至6以上,此时细菌进入活跃繁殖期,对抗生素的敏感性显著增强。铋剂则像“黏膜修复剂”般覆盖在胃壁表面,不仅抑制细菌黏附,还能直接破坏其细胞结构。两种抗生素的组合策略则基于耐药率数据,优先选择阿莫西林这类低耐药率药物作为基础,配合其他抗生素形成双重打击。
临床常用方案如“阿莫西林+克拉霉素”组合,虽然克拉霉素耐药率已达20-40%,但在初治患者中仍保持一定有效性。而“阿莫西林+呋喃唑酮”方案因后者耐药率低于5%,成为替代优选。对于青霉素过敏者,四环素与甲硝唑的组合虽然胃肠道反应较大,但仍是重要备选。
1. 时间精准性:PPI和铋剂需餐前30分钟服用,此时胃酸分泌尚未活跃,药物能充分发挥抑酸和保护黏膜的作用。抗生素则应在餐后立即服用,利用食物缓冲胃酸对药物的破坏。
2. 剂量特殊性:阿莫西林的单次剂量从常规的0.5g提升至1g,通过提高局部药物浓度突破细菌生物膜。左氧氟沙星采用500mg每日一次的大剂量冲击疗法,利用其浓度依赖性杀菌特性。
3. 疗程完整性:14天疗程比10天方案提高根除率8-12%,漏服或提前停药可能导致细菌产生适应性耐药。治疗期间出现黑便、舌苔染色属正常现象,但皮疹、持续呕吐需立即就医。
儿童患者:6岁以上方可使用铋剂,抗生素选择需兼顾安全性与当地耐药情况。阿莫西林(50mg/kg/天)联合克拉霉素(15-20mg/kg/天)是常用方案,疗程缩短至10天时需密切监测疗效。
妊娠期女性:除非出现严重并发症,通常建议产后治疗。必需用药时可选择阿莫西林联合质子泵抑制剂,但需规避克拉霉素等致畸风险药物。
老年患者:需注意克拉霉素与心血管药物的相互作用,使用含左氧氟沙星方案时需评估肌腱损伤风险。
初次治疗失败后,补救治疗需遵循三大原则:更换抗生素种类、延长间隔期至3个月、加强胃酸抑制。例如初次使用克拉霉素失败后,可改用含呋喃唑酮或四环素的新组合。近年来新型检测技术如克拉霉素耐药基因检测,能提前预判药物敏感性,将根除率提升至95%。
根除治疗后,再感染率与生活习惯密切相关。家庭分餐制可使感染风险降低50%,餐具定期蒸汽消毒能有效杀灭附着菌体。饮食方面,甘蓝、西兰花等富含萝卜硫素的蔬菜具有天然抑菌作用,而腌制食品中的亚硝酸盐会破坏胃黏膜屏障。建议治疗后每年进行呼气试验监测,特别是胃癌家族史等高危人群。
当患者完成整个治疗周期后,需在停药4周后进行呼气试验验证疗效。这个等待期是为了避免药物残留导致的假阴性结果。值得关注的是,我国学者正在探索二联疗法(高剂量阿莫西林+强效PPI)的临床应用,初步数据显示其疗效与四联相当且副作用更少,这为未来治疗提供了新方向。在与幽门螺杆菌的长期斗争中,科学用药与健康管理的结合,正为更多患者打开康复之门。