当发现月经推迟或出现疑似早孕反应时,“是否怀孕”的疑问往往让许多人陷入焦虑与期待交织的情绪中。如何选择正确的检测时机与方法?自测结果究竟意味着什么?本文将结合医学原理与临床经验,系统性解析怀孕检测的关键要点,帮助读者科学应对这一重要时刻。

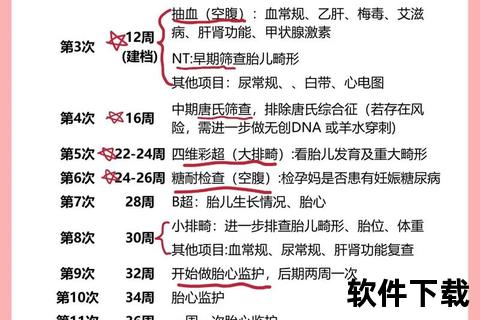
人体绒毛膜促性腺激素(HCG)是怀孕检测的核心指标,由受精卵着床后形成的胎盘分泌。其浓度变化遵循以下规律:
1. 受精卵着床后6-8天:HCG开始进入血液循环,此时血液检测可发现微量HCG(通常≥5mIU/mL)。
2. 着床后10-14天:尿液中的HCG浓度达到早孕试纸可检测水平(多数试纸灵敏度为20-25mIU/mL)[[17][26]]。
3. 孕5-6周:HCG浓度迅速上升至2500mIU/mL以上,此时通过超声波可观察到孕囊及胎心搏动[[11][49]]。
这一生理特性决定了不同检测方法的敏感性和适用时间窗口。
1. 早孕试纸/验孕棒
2. 基础体温监测法
1. 血液HCG检测
2. /腹部B超
1. 检测时间过早:
2. 尿液浓度差异:
3. 试纸质量问题:
4. 药物干扰:
5. 疾病因素:
6. 操作误差:
1. 月经周期不规律者:
2. 辅助生殖技术使用者:
3. 有流产史或宫外孕史者:
1. 家庭自测阳性:
2. 血液检测阳性:
1. 月经延迟<7天:
2. 月经延迟>14天仍阴性:
误区1:“两道杠颜色浅说明胚胎不好”
科学解释:试纸颜色深浅与尿液浓度相关,需通过血HCG定量分析才能判断胚胎发育[[23][31]]
误区2:“B超越早做越好”
专业建议:孕5周前B超可能无法显示孕囊,过早检查增加心理负担
误区3:“验孕棒显示怀孕即可开始补充营养”
医学指导:确诊宫内妊娠后,再根据医生建议调整膳食结构,盲目进补可能加重妊娠反应
怀孕检测既是科学判断,也需要人文关怀。建议备孕群体建立“三步确认”意识:家庭自测初步筛查→医疗机构确诊→定期产检监护。对于意外妊娠者,应及时通过正规渠道获得咨询,避免因信息偏差延误最佳处理时机。生命的孕育充满个体差异,保持理性认知与平和心态,才是迎接新生命的最佳准备。