宫颈疾病是女性健康的常见威胁,从炎症到癌前病变,不同阶段的病情需要差异化的治疗方案。当医生建议手术干预时,患者往往面临诸多困惑:该选择保留器官的微创手术还是彻底切除的根治性手术?不同术式对生育功能有何影响?术后康复需要注意哪些细节?本文将系统解析三种核心宫颈手术——宫颈锥切术、LEEP刀与全子宫切除术的特点与选择逻辑。
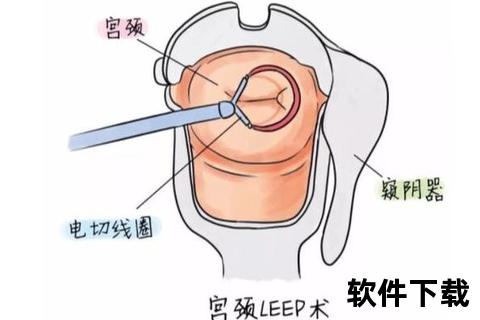
宫颈锥切术是通过切除宫颈的圆锥形区域来清除病变组织,既可用于确诊可疑癌变,也是早期宫颈癌前病变(如CIN2-3级)的主要治疗手段。根据器械不同分为两种类型:
典型病例:32岁未育女性,HPV16阳性合并CIN3级病变,经冷刀锥切后病理确认切缘阴性,术后6个月成功妊娠。

当病变范围超出宫颈或存在高危因素时,需考虑全子宫切除术。根据肿瘤分期可分为:
最新循证:2025年NCCN指南基于SHAPE研究指出,肿瘤直径≤2cm且无淋巴结转移的早期患者,单纯子宫切除术的复发风险与根治术相当,但可显著降低尿失禁等并发症。
| 指标 | 锥切术适用场景 | 全子宫切除适用场景 |
||||
| 病变分级 | CIN2-3级 | 浸润癌(≥IA2期) |
| 脉管浸润 | 无 | 存在 |
| 病灶范围 | 局限于宫颈管内 | 侵犯穹窿/宫旁组织 |
对于有生育需求的女性,即使确诊CIN3级也可优先选择锥切术。研究显示,冷刀锥切后妊娠早产率约为12%(普通人群7%),但通过宫颈环扎术可降低至9%。而45岁以上已完成生育的女性,全子宫切除术可避免二次手术风险。
从术后第3周开始进行凯格尔运动(每日3组,每组10次收缩),可有效预防压力性尿失禁。研究显示,坚持锻炼3个月的患者盆底肌力恢复达标率提升47%。
建立"3-6-12"复查机制:术后3个月首次联合检测HPV+TCT,6个月镜评估,12个月全身PET-CT筛查转移灶。对于持续HPV阳性者,可考虑局部干扰素治疗联合中药调理(如黄芪多糖制剂)。
1. 三级疫苗接种:9-45岁女性接种九价疫苗可使CIN2+病变风险降低93%
2. 精准筛查组合:30岁以上女性建议采用"HPV初筛→阳性者分流检测→镜确诊"的阶梯策略,漏诊率低于0.5%
3. 生活方式干预:吸烟者6个月后宫颈局部IL-10水平回升27%,β-胡萝卜素每日补充6mg可增强黏膜修复
当面临宫颈手术选择时,患者应充分理解:医疗决策没有"最优解",只有"最适解"。通过医患共同决策(SDM),在清除病灶与保护功能之间找到平衡点,才是现代宫颈疾病管理的精髓。建议每位女性建立专属的《宫颈健康档案》,记录筛查结果、治疗反应及随访数据,让健康管理贯穿全生命周期。