妇科炎症是女性常见的健康问题,但许多人对输液治疗的认知存在误区——有人认为“输液好得快”,也有人担心“抗生素滥用会伤身”。这种矛盾背后,是患者对治疗周期、用药规范等专业知识的渴求。本文将结合临床指南,解析不同炎症的输液疗程规律,帮助读者建立科学认知。
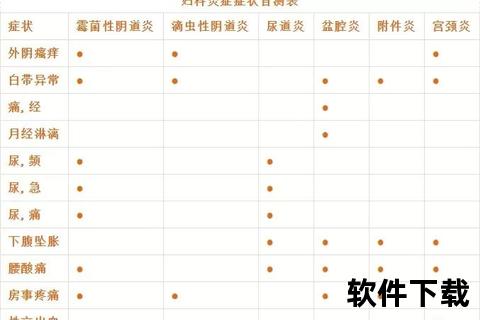
是否需要输液治疗,需根据炎症类型和严重程度综合判断。
1. 外阴炎与炎:通常表现为外阴瘙痒、灼痛,白带异常。这类表浅炎症90%以上通过局部用药(如栓剂、洗剂)即可控制,仅在合并严重细菌感染时短期使用抗生素。
2. 宫颈炎:急性发作期若出现高热(>38.5℃)、脓性分泌物,需静脉注射头孢类抗生素3-5天,体温正常后转为口服药物。
3. 盆腔炎性疾病(PID):这是最常需要输液的类型。美国CDC指南指出,中重度PID患者需静脉给药至少48小时,待退热、腹痛缓解后改为口服,全程治疗14天。合并输卵管积脓者,输液可能延长至7-10天。
警示信号:出现寒战高热、剧烈下腹痛、异常出血时,提示感染扩散,需立即就医输液治疗。
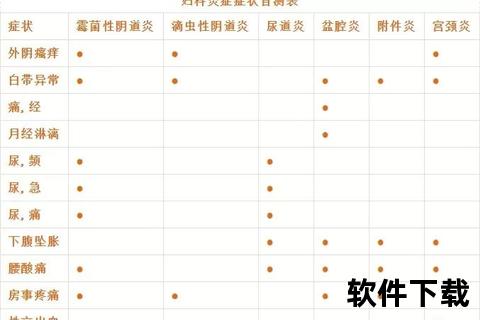
临床数据显示,妇科炎症静脉用药时间存在显著个体差异(见表1):
| 疾病类型 | 常规输液天数 | 延长治疗指征 |
|-|--||
| 急性盆腔炎 | 2-3天 | 并发脓肿/持续高热 |
| 输卵管卵巢炎 | 5-7天 | 白细胞>15×10⁹/L |
| 术后感染 | 3-5天 | 切口渗液/引流不畅 |
| 妊娠期感染 | 严格遵医嘱 | 胎膜早破/绒毛膜羊膜炎 |
(数据综合自)
影响疗程的三大因素:
1. 病原体特性:淋球菌感染需头孢曲松静脉给药7天,而衣原体感染多采用阿奇霉素序贯治疗。
2. 耐药性风险:频繁使用抗生素者,医生会根据药敏试验调整方案,可能延长输液至10-14天。
3. 并发症情况:合并糖尿病者,因免疫力低下,输液时间通常增加30%-50%。
约15%患者会出现输液反应:
1. 妊娠期女性:
2. 围绝经期患者:
3. 青少年患者:
1. 微生物平衡重建:完成抗生素疗程后,使用乳酸菌制剂恢复正常菌群
2. 生活方式干预:
3. 定期筛查机制:
在妇科炎症治疗中,输液既不是“万能解药”也不是“洪水猛兽”。把握两个核心原则——及时就医评估感染程度,严格遵循个体化治疗方案,才能实现精准治疗与安全用药的平衡。当出现治疗周期超过预期时,不必过度焦虑,与主治医生保持充分沟通,定期复查炎症指标,才是战胜疾病的正解。