痤疮是困扰全球数亿人的常见皮肤问题,其发病机制涉及皮脂分泌亢进、毛囊角化异常、微生物感染及炎症反应四大环节。最新研究显示,中国人群痤疮发病率已达8.1%,约30%患者会发展为中重度痤疮。随着医学研究的深入,消炎药物作为痤疮治疗的核心手段,其作用机制与临床应用策略不断优化。本文从科学视角解析不同类型消炎药物的作用特点,并为不同人群提供针对性用药指导。
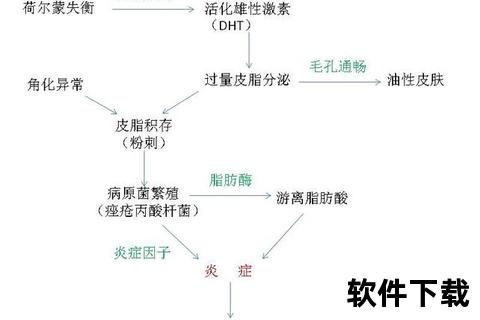
痤疮丙酸杆菌(C.acnes)在毛囊内的异常增殖是炎症启动的关键。该菌通过分泌脂酶分解皮脂生成游离脂肪酸,同时激活Toll样受体(TLR-2)引发IL-1β、TNF-α等促炎因子释放,形成丘疹、脓疱等炎性皮损。炎症级联反应还会破坏毛囊壁完整性,导致真皮层炎症形成结节囊肿。

1. 过氧化苯甲酰:通过释放新生态氧建立毛囊有氧环境,直接杀灭C.acnes并溶解粉刺。其独特优势在于不产生耐药性,可作为炎性痤疮首选。需注意该药会引起衣物漂白,建议夜间使用后更换枕套。
2. 抗生素制剂:
3. 维A酸类药物:
1. 四环素类抗生素:
2. 异维A酸:
作为唯一同时作用于四大发病机制的口服药,通过下调TLR-2表达抑制炎症。最新Meta分析显示,0.5mg/kg/d剂量治疗16周,中重度痤疮缓解率达82%。治疗期间需监测肝酶和血脂,建议联合ω-3脂肪酸补充减轻干燥反应。
3. 抗雄激素药物:
炔雌醇环丙孕酮(达英-35)通过抑制5α-还原酶活性减少双氢睾酮生成,特别适用于月经前加重的成年女性痤疮。需注意血栓风险,建议联合维生素E(400IU/d)。
1. 微生物组调控:含4%烟酰胺的益生元制剂可抑制C.acnes生物膜形成,临床试验显示联用抗生素可缩短疗程2周。
2. 纳米载药技术:包裹克林霉素的脂质体凝胶(商品名Clindagel)可使药物在毛囊内浓度提高8倍。
3. JAK抑制剂:托法替布局部制剂通过阻断IL-23/Th17通路,II期试验对顽固性痤疮有效率71%。
1. 清洁:选择pH5.5-6.0的葡糖苷类洁面产品,避免皂基破坏皮肤屏障。油性肌肤可每周2次使用2%水杨酸棉片。
2. 防晒:治疗期间需使用SPF30+、PA+++的矿物防晒剂(含氧化锌/二氧化钛),化学防晒剂可能加重炎症。
3. 饮食管理:高血糖指数食物会使IGF-1水平升高27%,建议补充含锌食物(如牡蛎)和Omega-3脂肪酸(亚麻籽油)。
当出现以下情况应立即就医:① 皮损在规范治疗4周后无改善;② 形成直径>5mm的深在结节;③ 伴有发热等全身症状。通过科学用药与精准护理,约85%患者可实现临床治愈。建议每3个月复诊评估,及时调整治疗方案以预防耐药和并发症。