新生儿吐奶是许多家庭面临的共同挑战,尤其是在出生后的前几个月。这种看似“突发”的现象常让新手父母手足无措,甚至误以为孩子健康出现问题。实际上,吐奶背后既有生理发育的客观规律,也与日常喂养的细节息息相关。理解其成因与应对策略,不仅能缓解焦虑,更能为宝宝提供更科学的照护。

新生儿的胃部结构与功能尚未发育完善,这是吐奶的根本原因。
1. 水平胃与肌肉张力失衡
婴儿的胃呈水平位,容量仅约30-50毫升(相当于一颗草莓大小),而连接食管与胃的贲门括约肌松弛,连接小肠的幽门括约肌却较紧张。这种“上松下紧”的结构,使得奶液容易反流至食管,形成吐奶。
2. 食管长度与吞咽协调性
新生儿的食管长度仅为成人的1/4,且吞咽时食管蠕动能力较弱。当宝宝快速吞咽或吞入空气时,食管难以有效控制奶液的流动方向。
3. 神经系统调节不足
负责协调胃肠蠕动的自主神经系统尚未成熟,容易因外界刺激(如哭闹、体位变动)引发胃部收缩异常,导致吐奶。
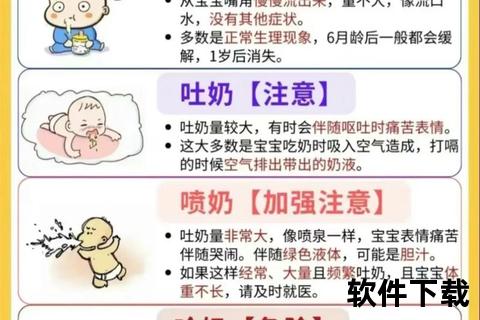
喂养过程中的操作细节,可能加剧或缓解吐奶现象。以下是常见误区与科学方法对比:
| 误区 | 科学方法 | 原理 |
|-|-|--|
| 平躺喂奶 | 保持45度倾斜姿势 | 重力辅助奶液流入胃部,减少反流 |
| 奶瓶喂养时未排气 | 喂奶前轻捏奶嘴排出空气 | 减少胃内气体压力,避免“气顶奶” |
| 一次性喂饱 | 少量多次喂养(间隔2-3小时) | 避免胃部过度充盈引发反流 |
| 喂奶后立即平放 | 竖抱拍嗝并保持右侧卧位15分钟 | 促进胃排空,利用解剖结构减少反流 |
特殊案例分析:母乳流速过快的妈妈可采用“半躺式哺乳”,利用重力减缓乳汁流速;配方奶喂养需选择孔径适中的奶嘴(流速以每秒1滴为宜),避免因吸吮费力吞入空气。
约5%的吐奶与疾病相关,需警惕以下信号:
急救处理:若呛奶导致面色青紫、呼吸暂停,应立即将宝宝俯卧于大腿,头低脚高,用力拍打肩胛骨间区4-5次,清除气道阻塞。
1. 喂养优化三部曲
2. 环境与体位管理
3. 特殊人群注意事项
研究显示,80%的婴儿在6月龄后吐奶频率显著下降,1岁时基本消失。家长可通过记录吐奶频率、宝宝精神状态及生长曲线(每周体重增长150-200克为正常),客观评估风险。若仍存在疑虑,建议通过儿科医生或母乳喂养门诊获得个性化指导。
总结而言,新生儿吐奶是生理发育与喂养实践共同作用的结果。通过理解机制、优化操作、识别异常,家长不仅能有效减少吐奶发生,更能为宝宝构建更安全的成长环境。记住,耐心观察与科学应对,远比过度担忧更有价值。