慢性肾病(CKD)是一种全球范围内威胁健康的“隐形杀手”,其早期症状隐匿,但疾病进展可能最终导致肾衰竭,甚至需要透析或移植。据统计,全球超8亿人受其影响,而我国患者群体庞大,仅IgA肾病一项就有约500万患者。随着医学进步,慢性肾病的治疗从“延缓进展”迈向“对因治疗”,新药研发与安全用药策略的革新为患者带来曙光。本文将结合最新临床指南与真实案例,为患者提供实用建议。
慢性肾病定义为肾脏结构或功能异常持续超过3个月,表现为蛋白尿、血肌酐升高或肾小球滤过率(eGFR)下降。主要病因包括糖尿病(占40%)、高血压(占25%)和原发性肾小球疾病(如IgA肾病)。亚洲人群因遗传易感性,IgA肾病发病率显著高于欧美。
典型症状:早期可无症状,随着病情进展,可能出现水肿、乏力、尿泡沫增多、夜尿频繁等。晚期则伴随贫血、骨病、心血管并发症。
通过尿常规(检测蛋白尿)、血液检查(eGFR)及影像学(如肾脏超声)可确诊。KDIGO指南推荐使用“热图”结合eGFR和蛋白尿水平评估风险:绿色(低风险)至红色(超高风险)。例如,一名eGFR 45 mL/min且尿蛋白>1 g/d的患者属于“高风险”,需每3个月监测。
(1) IgA肾病靶向治疗
(2) 非免疫抑制疗法
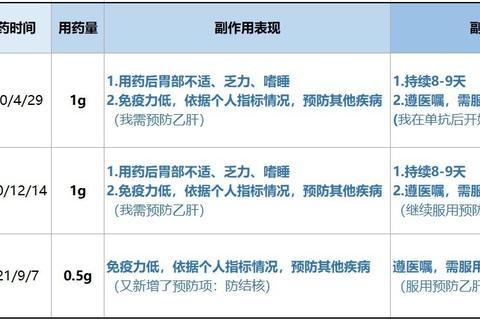
| 药物类别 | 代表药物 | 风险提示 |
|-|-||
| 解热镇痛药 | 布洛芬、对乙酰氨基酚 | 严重肾功能不全(eGFR<30)禁用 |
| 抗生素 | 氨基糖苷类、万古霉素 | 需根据eGFR调整剂量 |
| 造影剂 | 碘海醇 | 检查前需充分水化 |
| 中草药 | 马兜铃酸类 | 明确避免 |
1. 饮食控制:低盐(<5 g/d)、优质低蛋白(0.6-0.8 g/kg/d),增加膳食纤维(如燕麦、蔬菜)。
2. 运动干预:每日步行30分钟,改善心肺功能,降低血压。
3. 并发症预防:定期筛查贫血、骨密度,补充活性维生素D。
4. 紧急就医信号:突发水肿加重、尿量骤减、意识模糊提示急性肾损伤。
慢性肾病的治疗已进入“精准靶向时代”,但药物疗效与安全性需医患共同权衡。患者应定期监测eGFR和尿蛋白,及时调整治疗方案。记住:一次不经意的药物滥用可能加速肾功能恶化,而一次规范的随访可能逆转疾病进程。