月经不调与肥胖的关联,常让女性陷入焦虑与困惑。 这种看似“无缘无故”的体重增长,背后往往是内分泌系统的失衡与代谢功能的紊乱。本文将从科学机制到实用调理方案,全面解析这一复杂问题。
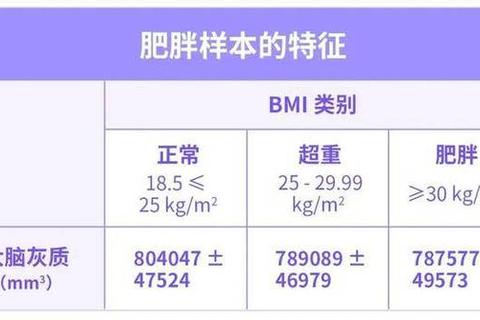
一、月经不调与肥胖的关联:从症状到机制
1. 典型症状与常见误区
月经不调的表现包括周期紊乱(如闭经、经期延长或缩短)、经量异常等。伴随的肥胖特征多为 腹部脂肪堆积 或短期内体重显著增加,且常规节食运动效果差。许多患者误将此类肥胖归因于“吃得多动得少”,而忽视了激素失衡的核心作用。
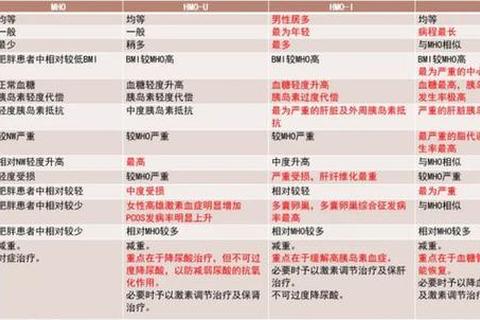
2. 核心机制:激素失衡与代谢紊乱
(1)雌激素与孕激素失衡
月经周期依赖雌激素与孕激素的规律波动。当两者比例失调(如雌激素相对不足),会导致脂肪细胞对胰岛素敏感性下降,促进脂肪在腹部囤积。
(2)雄激素水平异常升高
高雄激素血症(如多囊卵巢综合征,PCOS)是月经不调合并肥胖的常见病因。雄激素刺激皮脂分泌(导致痤疮)、促进体毛生长,同时加剧胰岛素抵抗,形成“代谢-内分泌”恶性循环。
(3)胰岛素抵抗的推波助澜
约50%的PCOS患者存在胰岛素抵抗。高胰岛素水平促使脂肪合成、抑制分解,同时刺激卵巢分泌更多雄激素,形成“月经紊乱→肥胖→内分泌恶化”的闭环。
二、诊断与鉴别:找准病因是关键
1. 必须排查的疾病
多囊卵巢综合征(PCOS):需满足月经紊乱+高雄激素表现或超声显示卵巢多囊样改变。
甲状腺功能异常:甲亢或甲减均可干扰月经周期与代谢。
肾上腺疾病:如库欣综合征导致皮质醇过量分泌。
2. 必要检查项目
激素六项检测:评估雌二醇、孕酮、睾酮、促黄体生成素(LH)等水平。
超声检查:观察卵巢形态(如卵泡数量≥12个提示PCOS)。
糖耐量试验:筛查胰岛素抵抗与糖尿病风险。
3. 特殊人群注意事项
青春期女性:需区分生理性月经不规律与病理性PCOS。
孕妇:妊娠期高雄激素可能增加流产、妊娠糖尿病风险,需严密监测。
三、综合调理对策:从代谢干预到激素平衡
1. 生活方式干预:基础且关键
饮食调整
低升糖指数(低GI)饮食:选择全谷物、豆类、绿叶蔬菜,减少精制糖摄入,缓解胰岛素抵抗。
增加膳食纤维:每日25-30g纤维(如燕麦、奇亚籽)可改善肠道菌群,辅助雌激素代谢。
限制饱和脂肪:油炸食品、红肉过量会加剧炎症反应,干扰激素合成。
运动管理
有氧与抗阻结合:每周150分钟中等强度运动(如快走、游泳)+2次力量训练,提升肌肉量以改善基础代谢。
避免过度运动:长期高强度运动可能抑制下丘脑功能,加重闭经。
2. 医学治疗:针对病因分层处理
调节月经周期
短效避孕药(如达英-35):降低雄激素,恢复规律月经。
孕激素疗法:保护子宫内膜,预防癌变风险。
改善代谢异常
二甲双胍:增强胰岛素敏感性,适用于PCOS合并胰岛素抵抗者。
GLP-1受体激动剂:新型控糖药物,兼具减重效果。
中医辅助调理
针灸:调节下丘脑-垂体-卵巢轴功能,改善排卵障碍。
草药方剂:如芍药甘草汤可降低雄激素,需个体化辨证施治。
3. 心理与睡眠管理
压力激素皮质醇的升高会加剧胰岛素抵抗。建议通过正念冥想、认知行为疗法缓解焦虑,并保证每日7-8小时高质量睡眠。
四、预警信号与就医时机
出现以下情况需及时就诊:
1. 月经停止超过3个月;
2. 体重半年内增加>10%且无法控制;
3. 面部毛发增多、声音低沉等男性化特征;
4. 备孕1年未成功。
五、长期管理:预防重于治疗
1. 定期监测:每3-6个月复查激素水平与代谢指标。
2. 体重管理:将BMI控制在18.5-23.9,腰围<80cm(女性)。
3. 环境毒素规避:减少塑料制品使用(双酚A干扰内分泌),选择有机食品。
月经不调与肥胖的复杂关联,需以“代谢-内分泌-生殖”整体视角进行干预。通过科学的生活方式调整与精准医疗手段,大多数患者可显著改善症状,重获健康体态。

