新生儿脊柱裂小凹是先天性脊柱裂的一种表现形式,看似微小的皮肤凹陷可能隐藏着复杂的神经发育问题。对于家长而言,了解其影像特征、诊断方法和应对措施,是早期干预和改善预后的关键。
一、脊柱裂小凹的临床特征与影像学表现
1. 症状:从外观到功能的警示信号
脊柱裂小凹多位于腰骶部,表现为皮肤表面的酒窝样凹陷,直径约1-3毫米。部分患儿伴随以下特征:
皮肤异常:凹陷周围可能出现毛发丛生、色素沉着或毛细血管瘤(如“草莓状”红斑)。
神经功能受损:随着病情进展,可能出现下肢无力、足部畸形(如马蹄内翻足)、大小便失禁或便秘。
特殊体征:按压凹陷处时,可能引发下肢反射性抽动或疼痛,提示脊髓神经受牵拉。
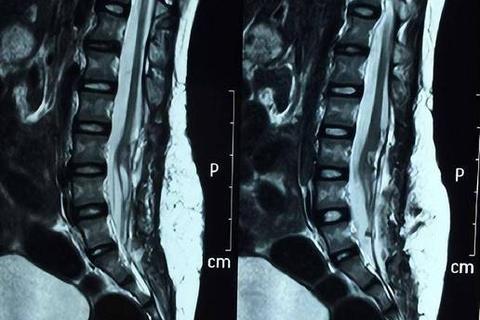
2. 影像学特征:精准诊断的核心工具
超声筛查:产前超声可发现椎弓骨化中心连续性中断或椎管缺损,但隐性脊柱裂可能因皮肤完整而漏诊。
MRI检查:确诊金标准,可清晰显示脊髓圆锥低位、终丝增粗或脂肪瘤压迫等病理改变。
X线/CT:辅助评估脊柱骨性结构异常,如椎板闭合不全。
病例解析:
一名出生3天的女婴因腰骶部小凹就诊,凹陷处伴一簇毛发。MRI显示脊髓圆锥位于L3水平(正常新生儿应低于L2),确诊为隐性脊柱裂合并脊髓栓系。经早期手术松解栓系,患儿未出现神经功能恶化。
二、病因与高危因素:从胚胎发育到环境风险
脊柱裂的形成与胚胎期神经管闭合障碍密切相关,具体机制包括:
遗传因素:家族中有脊柱裂病史的胎儿风险增加5-10倍。
叶酸缺乏:妊娠早期叶酸摄入不足是主要可预防因素。
环境暴露:孕期接触抗癫痫药物、辐射或病毒感染可能干扰神经管发育。
母体代谢异常:糖尿病、肥胖等疾病增加胎儿畸形风险。
特殊人群注意:孕妇在孕前3个月至孕早期补充叶酸(0.4-0.8 mg/天),可将脊柱裂风险降低70%。
三、诊断流程:多学科协作的精准评估
1. 初步筛查:出生后立即检查腰背部皮肤,发现凹陷或异常毛发需进一步检查。
2. 影像学评估:
无症状者:首选超声筛查,观察椎管完整性。
疑似病例:MRI明确脊髓位置及是否合并脂肪瘤、脊髓纵裂。
3. 功能评估:尿流动力学检测、下肢肌电图评估神经损伤程度。
误区提示:单纯皮肤凹陷未必是脊柱裂,需与先天性皮毛窦鉴别(后者为皮肤窦道,可能继发感染)。
四、治疗策略:从保守观察到手术干预
1. 无症状型:定期随访,每6个月复查MRI及神经功能评估。
2. 手术适应症:
出现下肢无力、大小便功能障碍。
MRI显示脊髓栓系或脂肪瘤压迫。
3. 手术时机:
开放性脊柱裂需在24小时内修复。
隐性脊柱裂合并栓系建议在3月龄前手术,避免不可逆神经损伤。
术后管理:
神经功能康复:针对下肢运动障碍进行物理治疗,如步态训练、足部矫形器使用。
泌尿系统保护:间歇导尿预防肾积水,顺向灌肠改善排便困难。
五、预防与家庭护理:降低风险的关键行动
1. 孕前准备:
计划妊娠前3个月补充叶酸,高风险人群(如肥胖、糖尿病)需增至4 mg/天。
避免接触致畸物质,如农药、电离辐射。
2. 家庭观察要点:
每日检查婴儿背部,记录凹陷变化。
关注排尿频率、下肢活动对称性,发现异常及时就医。
3. 紧急处理:
若膨出囊壁破裂,立即用无菌纱布覆盖,避免感染。
避免剧烈晃动或按压腰骶部。
早发现、早干预,守护脊柱健康
新生儿脊柱裂小凹虽是小病灶,却可能引发大问题。通过科学的产前筛查、产后监测和及时治疗,多数患儿可获得良好预后。家长需摒弃“等孩子长大再看”的侥幸心理,与儿科、神经外科、康复科医生紧密协作,为孩子构建全面的健康防护网。
