脑膜炎是中枢神经系统的急重症感染,起病急骤、进展迅猛,如不及时治疗可能危及生命。这种疾病可因细菌、病毒、真菌等不同病原体引发,而抗感染药物的选择直接关系着患者的生存率和后遗症发生率。近年来,随着耐药菌株的出现和新型治疗策略的研发,脑膜炎的诊疗体系正在经历深刻变革。本文将带您了解不同类型脑膜炎的治疗关键,并解析最新科研进展如何重塑临床实践。

脑膜炎的典型症状包括剧烈头痛、发热、颈项强直,严重时出现意识模糊甚至抽搐。值得注意的是,婴幼儿可能表现为拒食、囟门膨隆,孕妇群体需警惕药物对胎儿的影响。诊断需通过腰椎穿刺获取脑脊液进行病原学检测,结合宏基因组测序(mNGS)等新技术,准确率已从传统检测的60%提升至85%。
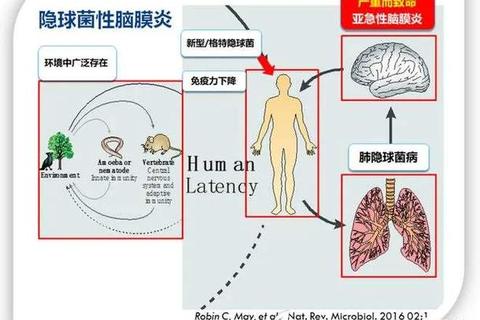
1. 穿透血脑屏障的能力
血脑屏障是药物进入中枢的关键关卡。青霉素类、三代头孢(如头孢曲松)、万古霉素对炎性脑膜穿透性强,而氨基糖苷类需鞘内注射才能达到有效浓度。真菌性脑膜炎首选两性霉素B,但最新研究发现脑部葡萄糖会诱导隐球菌产生耐药性,联合金担子素可显著提升疗效。
2. 病原体特异性打击
3. 特殊人群个体化方案
儿童需根据体重调整药物剂量,孕妇禁用氨基糖苷类(损害胎儿听力),免疫缺陷患者则需延长抗真菌疗程至12周以上。
1. 耐药菌的克星:协同作战模式
针对隐球菌脑膜炎复发难题,科学家发现葡萄糖代谢异常会激活真菌的磷酸肌醇神经酰胺合成通路,通过金担子素阻断该通路后,两性霉素B的有效性提升3倍。在细菌性脑膜炎治疗中,万古霉素+磷霉素的联合方案可将MRSA清除时间缩短24小时。
2. 免疫调节的双刃剑
地塞米松能降低细菌性脑膜炎的听力损伤风险,但使用时间窗需控制在抗生素给药前20分钟。PD-1抑制剂等免疫疗法在病毒性脑炎中的探索显示,可减少JC病毒载量并改善神经功能。
3. 给药途径的革命
鞘内注射直接将药物送达脑脊液,使氨基糖苷类的脑组织浓度提高10倍。最新临床数据表明,脑室内给药系统可将隐球菌脑膜炎死亡率从42%降至18%。
2025年全球首款五价疫苗Penmenvy的上市标志着预防体系升级,单次注射即可防护A、B、C、W、Y五种血清群,预计将使脑膜炎发病率下降67%。对于结核高发地区,世界卫生组织建议对密切接触者开展异烟肼预防性治疗,可将结核性脑膜炎风险降低80%。
居家处理三要素:
1. 突发剧烈头痛伴呕吐时,立即采取侧卧位防止误吸
2. 避免自行服用退热药掩盖病情特征
3. 记录症状变化时间线(如意识状态改变的具体时刻)
必须立即就医的预警信号:
对于疑似暴露者(如脑膜炎患者密切接触者),72小时内预防性使用利福平可降低90%感染风险。
从分子水平破解耐药机制到五价疫苗的全面防护,脑膜炎治疗正在走向精准化与个体化。公众需建立“早识别、早干预”的意识,医疗体系则需要持续优化快速检测网络和分级诊疗流程。随着基因编辑技术与人工智能药物设计的融合,未来或将实现“一针治愈”的突破,让脑膜炎不再是威胁人类健康的幽灵。