系统性红斑狼疮(SLE)是一种以多系统受累和自身抗体产生为特征的慢性自身免疫病。过去十年间,随着医学进步,患者的5年生存率已超过90%,但如何通过科学的用药策略实现长期缓解、减少器官损伤,仍是医患共同面临的挑战。本文结合最新指南与临床实践,解析SLE的分型分级与个体化治疗路径。
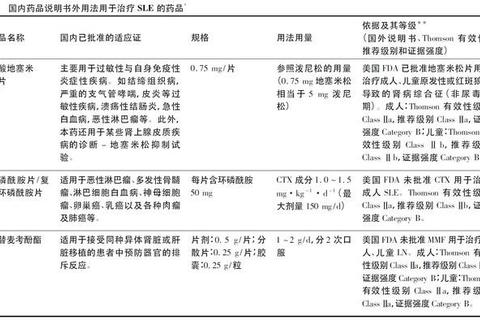
一、分型分级:精准治疗的基石
SLE的异质性决定了治疗方案需根据疾病活动度、受累器官和患者特征动态调整。
1. 疾病活动度分层
依据系统性红斑狼疮疾病活动度评分(SLEDAI):
轻度活动(≤6分):仅有皮疹、关节炎或轻度血液系统异常。可选用非甾体抗炎药(NSAIDs)或小剂量激素(≤10mg/d泼尼松)。
中度活动(7-12分):如浆膜炎、肾炎早期。推荐激素(0.5-1mg/kg/d)联合免疫抑制剂(如甲氨蝶呤)。
重度活动(≥13分):累及肾脏、中枢神经或血液系统。需大剂量激素(≥1mg/kg/d)联合环磷酰胺冲击治疗,甚至生物制剂。
2. 器官特异性用药策略
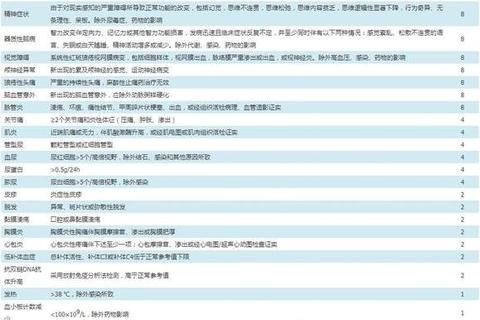
狼疮肾炎:Ⅲ/Ⅳ型需激素+环磷酰胺或霉酚酸酯诱导,维持期切换为硫唑嘌呤。
神经精神狼疮:甲泼尼龙冲击联合利妥昔单抗,必要时鞘内注射。
皮肤损害:羟氯喹为基础,联合局部激素或钙调磷酸酶抑制剂。
二、个体化治疗:从药物选择到剂量调整
1. 核心药物库的灵活应用
糖皮质激素:强调“最低有效剂量”原则。例如,冲击疗法(500-1000mg/d甲泼尼龙连用3天)仅用于危象,而维持期需在3-6个月内减至≤7.5mg/d以降低骨质疏松、感染风险。
羟氯喹:所有无禁忌患者的基石用药,可降低复发率30%。需定期眼科检查(高风险者每年1次,低风险者从第5年开始)。
免疫抑制剂:环磷酰胺冲击(0.5-1g/m²/月)用于重症,硫唑嘌呤、霉酚酸酯适合长期维持。
2. 生物制剂与创新疗法
贝利尤单抗:靶向B淋巴细胞刺激因子(BLyS),适用于传统治疗无效或复发者,可减少激素用量50%。
阿尼鲁单抗:阻断I型干扰素受体,对皮肤、关节症状显著。
CAR-T细胞疗法:早期研究显示难治性SLE患者可实现无药缓解,但仍处临床试验阶段。
三、特殊人群管理:儿童、孕妇与共病患者
1. 儿童SLE
起病更急、脏器损伤更重,需强化诱导治疗。激素起始量1.5-2mg/kg/d,联合霉酚酸酯可降低肾损伤风险。
生长发育监测是关键,生物制剂(如贝利尤单抗)有助于减少激素累积剂量。
2. 妊娠期管理
羟氯喹全程使用可降低早产和胎儿心脏异常风险。
避免使用霉酚酸酯、环磷酰胺(致畸),可切换为硫唑嘌呤。
3. 合并感染或慢性病者
结核感染者禁用TNF-α抑制剂,优先选择利妥昔单抗。
糖尿病患者需监测激素诱导的高血糖,必要时调整胰岛素剂量。
四、长期管理:从症状控制到生活重建
1. 减药与停药标准
激素减量需满足:SLEDAI≤4且维持6个月以上。
羟氯喹和免疫抑制剂通常需终身使用,仅在完全缓解5年以上可谨慎尝试减量。
2. 副作用监测体系
代谢异常:每3个月检查血糖、血脂。
骨密度:长期激素使用者每年1次DXA扫描。
感染筛查:发热时优先排除巨细胞病毒、结核等机会性感染。
3. 患者教育与心理支持
建立“用药日历”记录症状与药物反应。
紫外线防护(SPF50+防晒霜+物理遮挡)可减少70%的复发。
心理干预(如正念训练)改善治疗依从性。
五、行动建议:家庭护理与就医信号
1. 居家应急处理
突发高热或意识模糊:立即停用免疫抑制剂,就医排查感染。
皮疹加重:冷敷+外用他克莫司软膏,避免搔抓。
2. 需立即就医的情况
尿量减少、水肿(提示肾病进展)
持续头痛、抽搐(警惕神经精神狼疮)
胸闷、血氧下降(可能肺栓塞或肺动脉高压)
3. 生活方式调整
饮食:低盐(<5g/d)、高钙(1000mg/d)、限制光敏感食物(如芹菜、无花果)。
运动:每周150分钟低强度活动(如瑜伽、游泳),避免过度疲劳。
科学的用药策略是SLE患者长期生存的核心。通过分型分级制定方案,结合个体差异动态调整,配合系统的长期管理,患者完全可能实现与疾病和平共处。未来,随着生物制剂和细胞疗法的突破,SLE的“无激素缓解”或将成为常态。

