新生儿甲状腺功能低下(先天性甲状腺功能减退症)是一种可能严重影响婴幼儿智力与体格发育的内分泌疾病。由于早期症状隐匿且易被忽视,许多家长甚至医护人员可能错过最佳干预时机。本文结合最新临床研究与指南,系统解析该病的早期信号、诊断要点及科学应对措施,帮助家庭和医疗从业者更高效地识别和处理这一健康隐患。
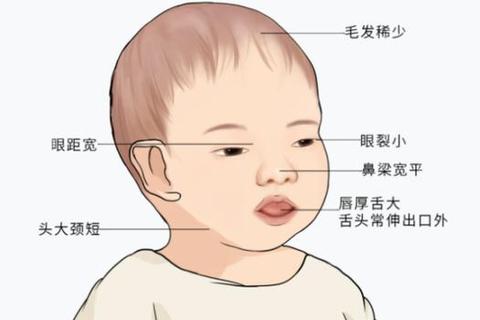
新生儿甲状腺功能低下的早期症状常缺乏特异性,但通过细致观察仍能发现蛛丝马迹。根据临床研究,以下表现需高度警惕:
1. 生理性黄疸延迟消退
超过90%的患儿会出现黄疸消退延迟,通常在出生后2周仍持续存在,这与甲状腺素缺乏导致胆红素代谢障碍有关。
2. 喂养困难与代谢异常
表现为吸吮无力、吃奶量少、吞咽缓慢,常伴有体重增长不足。部分婴儿因肠道蠕动减弱出现顽固性便秘,甚至腹胀、脐疝。
3. 低体温与末梢循环差
患儿手脚冰凉,皮肤出现大理石样花纹,腋温常低于36℃,这与甲状腺素调控产热功能受损有关。
4. 神经系统抑制状态
典型表现为异常安静、少哭闹、反应迟钝,哭声低哑如猫叫,睡眠时间显著延长但易惊醒。
特殊提示:母亲孕期若出现胎动减少、胎儿过期妊娠(超过42周)或出生体重超过4公斤,均需列为高危因素。
若未及时干预,患儿在3-6个月后可能出现不可逆的发育损害:
该病发生与多因素相关:
1. 甲状腺发育异常(占75%):包括甲状腺缺如、异位或体积过小。
2. 激素合成障碍:基因突变导致甲状腺素生成酶缺陷,或孕期严重缺碘影响胎儿甲状腺发育。
3. 母体因素:孕妇服用抗甲状腺药物、自身免疫性甲状腺疾病抗体经胎盘传递,或孕期碘摄入过量。
1. 新生儿足跟血筛查
出生后3-7天采集足跟血检测TSH(促甲状腺激素),若>10-20mIU/L需进一步确诊。早产儿、低体重儿建议在出生2周后复测。
2. 血清学确诊检查
3. 影像学辅助诊断
甲状腺超声或核素扫描可明确甲状腺形态异常,膝关节X线检查可评估宫内发育受损程度。
1. 药物治疗原则
2. 疗效监测指标
3. 预后关键点
1. 孕期预防
2. 新生儿期护理
3. 长期随访
1. 筛查窗:确保新生儿在出生72小时后完成足跟血筛查,高危儿需主动要求加测甲状腺功能。
2. 治疗窗:确诊后48小时内启动药物治疗,延迟超过4周将显著增加神经损伤风险。
3. 复查窗:治疗初期每月复查TSH/FT4,剂量稳定后仍需每3-6个月评估发育指标。
通过科学的早期识别与系统管理,绝大多数患儿可获得正常生活质量。当发现婴儿出现喂养困难、异常安静或持续黄疸时,请立即联系儿科内分泌专科医师,把握黄金干预时机。