激素类药物是许多疾病治疗中的“双刃剑”,恰当使用能挽救生命,但滥用或不当使用可能导致严重副作用。据临床统计,超过30%的激素使用者曾经历过药物相关不良反应,而合理用药可使风险降低60%以上。正确认识这类药物的作用机制与使用规范,对保障治疗效果和用药安全至关重要。
1. 严格掌握适应症
激素类药物主要适用于免疫性疾病(如类风湿关节炎)、严重过敏反应、器官移植抗排斥等场景。普通感冒、未明确诊断的发热等非适应症使用,可能掩盖病情并引发感染扩散。例如,支原体肺炎患者仅在出现呼吸衰竭、全身炎症风暴时才考虑激素冲击治疗。
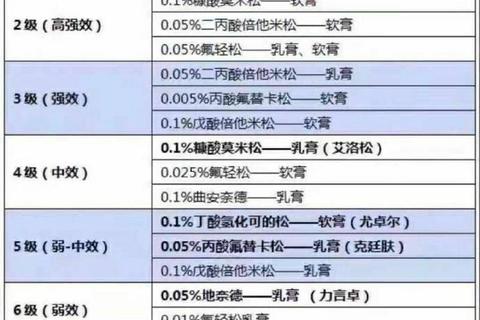
2. 个体化剂量方案
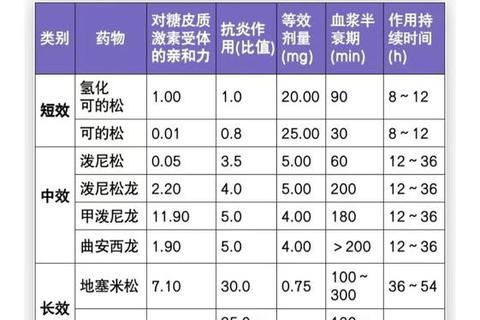
根据《糖皮质激素临床应用指导原则》,剂量分为冲击(甲泼尼龙7.5-30mg/kg/d)、大剂量(泼尼松>1mg/kg/d)等五级。例如,哮喘急性发作时需短期大剂量静脉给药,而慢性肾病则需小剂量长期维持。
3. 阶梯式减停策略
使用超过3周需逐步减量:每日疗法先减至隔日疗法,再以每周10%速度递减。突然停药可能导致肾上腺危象,表现为低血压、意识模糊。
1. 退热≠用激素
多部指南明确指出,单纯退热不是激素使用指征。不当使用可能加重流感患者曲霉菌感染风险,死亡率增加2倍。
2. 儿童用药的特殊性
儿童需按体重精确计算剂量(如泼尼松0.5-1mg/kg/d),禁止将成人药片掰分使用。研究显示,剂量偏差超过20%可能引发生长抑制或骨质疏松。
3. 皮肤外用的隐患
强效激素药膏(如卤米松)连续使用不宜超过2周。案例显示,面部长期误用导致皮肤萎缩、毛细血管扩张的发生率达15%。
1. 基础防护措施
2. 分层监测计划
1. 妊娠期用药
孕激素保胎需严格把握指征:仅限明确黄体功能不足者,且避免使用地塞米松等胎盘穿透性强的品种。研究发现,不当使用可能致胎儿心血管畸形风险增加1.8倍。
2. 老年患者优化方案
建议采用晨间顿服(早8点前),模拟生理分泌节律。联合用药时优先选择半衰期短的泼尼松,减少失眠发生率。
出现以下症状需立即就医:
家庭急救措施:停止用药,保持平卧位,监测生命体征,及时拨打急救电话。
激素治疗的成功关键在于医患协同。建议建立用药日志,记录每日剂量、身体反应及检查数据。最新研究显示,配合地中海饮食(富含ω-3脂肪酸)可降低40%的代谢综合征发生风险。当出现持续疲乏或情绪异常时,应及时寻求心理医师介入,形成生物-心理-社会的综合管理模式。