抑郁症是一种需要医学干预的疾病,其治疗核心在于恢复大脑神经递质的平衡。随着医学发展,抗抑郁药物已形成多类别体系,每种药物在机制、适应症及副作用上各有特点。本文旨在为患者提供实用指南,帮助理解药物选择背后的科学逻辑,同时解答常见疑问。

一、抑郁症的生物学基础与药物作用原理
抑郁症并非单纯的“情绪低落”,而是与神经递质失衡密切相关,包括5-羟色胺(5-HT)、去甲肾上腺素(NE)和多巴胺(DA)等功能不足。抗抑郁药通过调节这些递质的浓度或受体活性,逐步改善症状。例如:
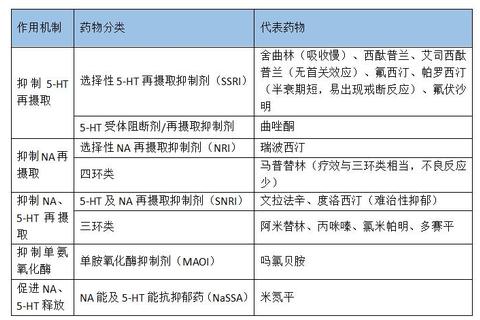
SSRI类(选择性5-HT再摄取抑制剂):如氟西汀、舍曲林,通过阻断5-HT再摄取,提高突触间隙浓度,适用于广泛抑郁症及焦虑共病患者。
SNRI类(5-HT及NE双通道抑制剂):如文拉法辛、度洛西汀,同时作用于两种递质,对伴随躯体疼痛或迟滞性抑郁效果显著。
NaSSA类(去甲肾上腺素及特异性5-HT抗抑郁药):如米氮平,通过增强NE和5-HT释放,兼具助眠作用,适合失眠患者。
二、主流抗抑郁药类型及适用人群
1. SSRI类药物:安全性与普适性并存
代表药物:氟西汀、帕罗西汀、舍曲林、西酞普兰、艾司西酞普兰。
作用特点:副作用较少,无显著镇静或抗胆碱效应,适合长期服用。
适用人群:
首次发病或轻中度抑郁患者;
老年患者(如西酞普兰对心血管影响小);
儿童及青少年(舍曲林为首选)。
注意事项:初期可能加重焦虑或失眠,建议从小剂量开始。
2. SNRI类药物:双通道作用应对复杂症状
代表药物:文拉法辛、度洛西汀。
作用特点:双重调节5-HT和NE,对躯体疼痛(如头痛、肌肉痛)及焦虑型抑郁效果显著。
适用人群:
难治性抑郁症或SSRI疗效不足者;
合并慢性疼痛(如纤维肌痛)或疲劳症状患者。
注意事项:可能升高血压,需定期监测。
3. 其他类别药物:特殊场景的补充选择
三环类(TCAs):如阿米替林、氯米帕明,疗效强但副作用多(口干、便秘、心律失常),现多作为二线药物。
MAOIs类:如吗氯贝胺,适用于非典型抑郁(如嗜睡、食欲亢进),但需避免含酪胺食物(如奶酪、红酒)。
安非他酮(NDRI类):唯一不引起性功能障碍的药物,适合或季节性情感障碍患者。
三、副作用管理与个体化调整
常见副作用及应对策略
胃肠道反应(恶心、腹泻):SSRI类初期常见,可随餐服用或联用止吐药。
体重变化:米氮平易致体重增加,可联用安非他酮平衡。
性功能障碍:发生率约30%-60%,可换用安非他酮或联用米氮平。
戒断反应:突然停药可能引发头晕、失眠,需逐步减量。
特殊人群用药建议
孕妇及哺乳期:SSRI类相对安全(如舍曲林),但需权衡胎儿风险。
老年患者:优先选择西酞普兰或艾司西酞普兰(副作用少)。
共病患者:心血管疾病者避免TCAs,高血压患者慎用SNRI。
四、治疗误区与科学用药建议
1. “药物无效就立即换药”:多数药物需2-4周起效,耐心观察疗效。
2. “自行停药或调整剂量”:可能导致复发或戒断反应,需严格遵医嘱。
3. “仅依赖药物治疗”:心理治疗(如认知行为疗法)可增强药物效果,降低复发率。
五、何时就医与紧急处理
紧急情况:如出现自杀倾向、严重失眠或幻觉,需立即就医。
复诊时机:首次用药后2周复查,稳定期每1-3个月评估一次。
抗抑郁药的选择需基于症状特点、共病情况及个体耐受性。患者应与医生充分沟通,定期评估疗效与副作用,逐步优化治疗方案。记住,抑郁症可治可控,科学用药是走向康复的第一步。

