消炎药是家庭药箱中的常备药物,但许多人对其分类和使用存在误区。比如将阿莫西林当作“万能消炎药”,或把抗生素与消炎药混为一谈。事实上,消炎药的选择需要根据炎症类型、症状严重程度及患者个体差异进行针对性用药。以下从科学角度解析常见消炎药的作用原理及适用场景,并提供实用建议。
一、消炎药的定义与常见误区
炎症是机体对抗损伤的防御反应,表现为红肿、发热、疼痛等症状。根据成因可分为感染性炎症(如细菌性肺炎)和非感染性炎症(如类风湿关节炎)。但公众常混淆两个概念:
1. 消炎药≠抗生素:抗生素(如阿莫西林)仅针对细菌感染,通过杀灭病原体间接减轻炎症;而真正直接抑制炎症反应的药物分为非甾体抗炎药(NSAIDs)和糖皮质激素两类。
2. “消炎”需分情况:轻度炎症(如扭伤红肿)可能无需用药,而过度炎症反应(如过敏休克)则需药物干预。
二、常见消炎药类型及适用症状
(一)非甾体抗炎药(NSAIDs)
作用机制:通过抑制环氧化酶(COX),减少前列腺素合成,从而缓解疼痛、退热和抗炎。
代表药物:布洛芬、阿司匹林、对乙酰氨基酚。
适用症状:
轻中度疼痛:头痛、牙痛、肌肉酸痛。
退热:体温超过38.5℃的普通感冒或流感。
慢性炎症:关节炎、痛风急性发作。
注意事项:
胃肠道损伤风险高,建议餐后服用。
哮喘患者慎用,可能诱发支气管痉挛。
(二)糖皮质激素
作用机制:抑制免疫细胞活化和炎症介质释放,强效抗炎但无镇痛作用。
代表药物:泼尼松、地塞米松、氢化可的松。
适用症状:
严重过敏反应:过敏性休克、荨麻疹。
自身免疫性疾病:类风湿关节炎、红斑狼疮。
急性炎症:严重烧伤、感染性休克(需联合抗生素)。
注意事项:
长期使用可导致骨质疏松、血糖升高,需严格遵医嘱。
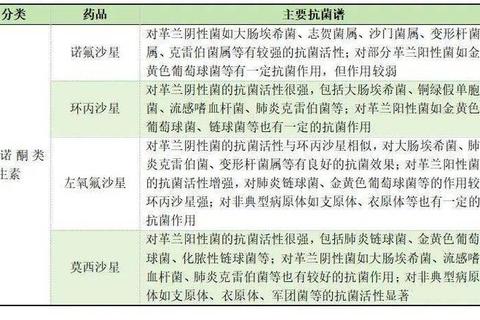
(三)抗生素(非直接消炎药)
作用机制:杀灭或抑制细菌生长,间接消除感染性炎症。
常见分类:
青霉素类(如阿莫西林):适用于中耳炎、鼻窦炎。
头孢类(如头孢克肟):分四代,覆盖呼吸道、泌尿系统感染。
大环内酯类(如阿奇霉素):对支原体、衣原体感染有效。
适用症状:
细菌感染:肺炎、尿路感染、皮肤化脓。
滥用危害:
耐药性:如长期误用阿莫西林治疗病毒性感冒,可能导致“超级细菌”。
肠道菌群失调:引发腹泻或真菌感染。
三、如何正确选择消炎药?
1. 判断炎症类型:
感染性炎症(伴脓液、发热):需抗生素+NSAIDs联合治疗。
非感染性炎症(如扭伤):优先冷敷,必要时用布洛芬。
2. 分级用药原则:
轻度疼痛:首选对乙酰氨基酚(肝肾毒性低)。
慢性关节炎:长期使用NSAIDs需配合胃黏膜保护剂。
3. 特殊人群调整:
儿童:避免阿司匹林(可能引发瑞氏综合征),优选布洛芬混悬液。
孕妇:禁用激素类药物,NSAIDs在孕晚期可能影响胎儿循环。
四、常见误区与风险警示
1. 自行延长用药周期:
抗生素疗程不足易复发,但超量使用(如头孢超过7天)可能损伤肝肾。
2. 混合用药风险:
布洛芬+糖皮质激素可能加重胃溃疡。
头孢类药物与酒精同服可引发双硫仑反应。
3. 忽视药物过敏史:
青霉素过敏者禁用阿莫西林,可换用大环内酯类。
五、何时需就医?
出现以下情况应立即停止自我用药并就诊:
发热持续3天以上,或体温超过39℃。
皮肤出现大面积红疹、呼吸困难(可能为严重过敏)。
儿童出现嗜睡、脱水症状(如腹泻后尿量减少)。
消炎药是“双刃剑”,合理使用需基于精准判断。家庭备药建议以NSAIDs(如布洛芬)和外用碘伏为主,抗生素需凭处方购买。记住:红肿热痛≠必须用药,当症状复杂或持续加重时,及时寻求专业医疗帮助才是关键。
