新生儿出生后的健康监测中,血红蛋白水平是评估血液系统发育和疾病风险的重要指标。这一数值不仅反映了机体的携氧能力,还与贫血、感染、代谢异常等疾病密切相关。了解其动态变化规律和临床意义,对家长早期识别异常信号、配合医疗干预有重要意义。
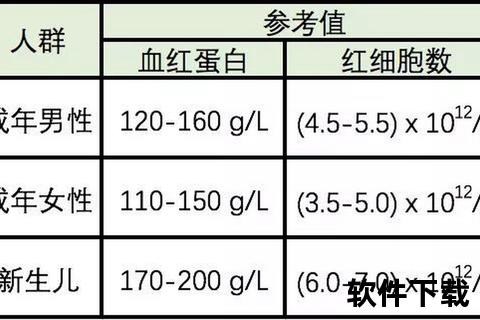
胎儿时期因宫内低氧环境刺激,血红蛋白水平显著高于成人,出生时约为 150-220g/L(毛细血管血)。随着自主呼吸建立,血氧饱和度升高,红细胞生成减少,加上血容量扩张和红细胞寿命缩短(从120天降至90天),血红蛋白在出生后2-3周逐渐下降,2-3个月时达到最低值(约100g/L),称为生理性贫血。这一过程无需治疗,通常在6个月后回升,12岁左右接近成人水平。
| 年龄段 | 血红蛋白正常值(g/L) | 数据来源 |
|--||-|
| 出生时(足月儿) | 150-220 | 网页1、12、34、66 |
| 出生24小时内 | 170-200(峰值) | 网页34、66 |
| 出生2周后 | ≥140(静脉血) | 网页20、25 |
| 早产儿(胎龄<32周)| ≥130(出生2周内) | 网页25、74 |
诊断标准:出生2周内静脉血<140g/L或毛细血管血<145g/L;早产儿出生2周后<100g/L。
常见病因:
1. 营养性缺铁:早产儿铁储备不足,母乳含铁量低,未及时添加辅食;
2. 失血:胎-母输血、产伤、频繁采血(医源性失血占早产儿贫血原因的30%);
3. 溶血:ABO/Rh血型不合、遗传性球形红细胞增多症。
症状警示:皮肤苍白、呼吸急促、喂养困难、体重增长缓慢。严重贫血可导致缺氧性脑损伤。
诊断标准:静脉血血红蛋白>220g/L(出生24小时后仍持续升高)。
风险因素:胎盘输血延迟、母体妊娠糖尿病、宫内缺氧。可能引发高粘滞血症,表现为发绀、惊厥、肾功能异常。
1. 血常规检测:出生后24小时、出院前及3月龄常规筛查。早产儿或高危儿需增加频率。
2. 辅助检查:
家长须知:采血前需空腹,按压针眼3-5分钟防止淤血,观察宝宝有无晕厥等反应。
1. 输血指征(早产儿为例):
2. 铁剂补充:早产儿出生2周后开始补铁(2-6mg/kg/天),持续至1岁。
1. 母乳喂养:优先选择强化铁配方奶或添加母乳强化剂;
2. 辅食添加:4-6月龄引入肝泥、红肉、高铁米粉;
3. 避免过度采血:要求医护人员减少非必要检测。
出现以下情况需立即就诊:
新生儿血红蛋白水平是动态变化的生理指标,家长需了解其正常波动范围,避免过度焦虑。通过科学喂养、定期监测和及时干预,可有效预防贫血相关并发症。若发现异常症状,应积极配合医生进行针对性检查与治疗,为宝宝的健康成长奠定坚实基础。