新生儿窒息是导致全球新生儿死亡和残疾的主要原因之一,及时有效的复苏措施能将存活率提高30%以上。当新生儿无法自主建立呼吸时,缺氧每延长1分钟,脑细胞损伤风险就增加10%。掌握规范化的复苏流程,不仅是医护人员的必备技能,也是准父母需要了解的关键急救知识。
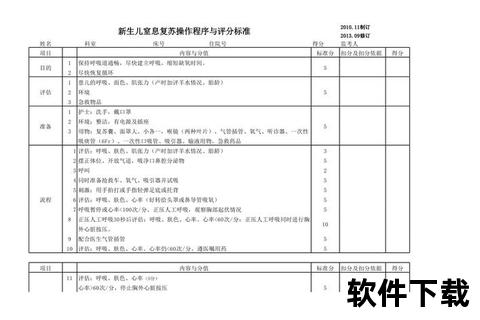
所有新生儿出生后需在10秒内完成四项快速评估:①足月妊娠(≥37周)?②羊水是否清亮?③肌张力正常?④有自主呼吸或哭声?若全部达标,可立即擦干身体与母亲皮肤接触;任一条件不符则需启动复苏流程。对于羊水胎粪污染的新生儿,需额外评估"活力"——呼吸有力、心率>100次/分、肌张力正常视为有活力。
操作要点:

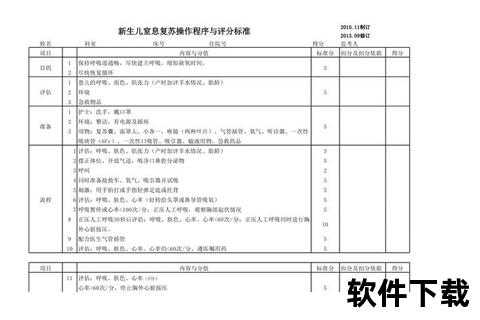
当初步复苏无效时,需按照"评估-决策-实施"循环推进干预措施:
启动条件:呼吸暂停/喘息样呼吸,或心率<100次/分。研究显示,90%的窒息新生儿通过有效PPV即可恢复。
当有效通气30秒后心率仍<60次/分,立即启动按压:
肾上腺素使用指征:持续心率<60次/分且按压无效。推荐脐静脉注射1:10000溶液0.1-0.3ml/kg,必要时5分钟重复。对于疑似失血性休克者,需10ml/kg生理盐水扩容。
早产儿复苏:需额外注意脑保护,通气压力不超过25cmH₂O,建议延迟脐带结扎≥60秒。超早产儿(<28周)禁止脐带挤压。
持续窒息处理:若20分钟复苏仍无自主心跳,需与家属共同决策是否继续抢救。此时需重点排除先天性膈疝、气道畸形等隐匿病因。
准父母需在孕晚期参加医院举办的复苏培训课程,掌握基础刺激手法:
1. 触觉刺激:快速擦干全身后,轻拍足底或摩擦背部2次
2. 识别危象:皮肤持续青紫、呼吸频率<30次/分、肌张力低下需立即呼救
3. 高危妊娠准备:多胎、胎位异常、妊娠期高血压等情况,需提前确认分娩医院的新生儿急救资源配置
预防策略:
新生儿窒息的每个环节都是与时间的赛跑。研究表明,在心跳停止4分钟内开始复苏,存活率可达50%;超过10分钟则存活率不足5%。这不仅是医疗技术的考验,更是对应急体系、团队协作的全面检验。当新生命的第一声啼哭响起时,科学规范的复苏流程就是守护这道生命曙光的坚实盾牌。