婴幼儿发烧家庭护理指南:科学应对与安全退烧
婴幼儿发烧是家长最常遇到的健康问题之一。据统计,约90%的儿童在6岁前至少经历一次高热。发烧本身并非疾病,而是身体对抗感染的自然反应,但处理不当可能引发脱水、惊厥等风险。本文将从症状识别、科学退烧、用药规范、就医信号及误区澄清五部分,为家长提供权威、实用的家庭护理指南。

一、婴幼儿发烧的常见原因与症状识别
1. 发烧的定义与体温标准
婴幼儿正常体温(腋温)为36°C~37.2°C。根据《中华医学会儿科分会指南》,腋温≥37.5°C即为发热,具体分级如下:
低热:37.5°C~38°C
中热:38.1°C~39°C
高热:39.1°C~41°C
超高热:>41°C
2. 常见病因
感染性发热(占80%以上):如病毒性感冒、肺炎、手足口病等。
非感染性发热:如疫苗接种反应、中暑、脱水等。
特殊群体风险:新生儿(<3个月)发热需警惕败血症、脑膜炎等严重感染。
3. 症状观察要点
除体温外,需关注以下伴随症状:
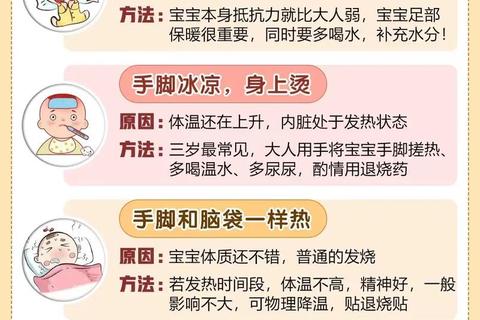
寒战期:手脚冰凉、面色苍白、发抖。
高热期:皮肤发烫、呼吸加快、烦躁或嗜睡。
退热期:大量出汗、口渴、乏力。
⚠️ 警惕异常表现:持续呕吐、呼吸急促、皮疹、惊厥等。
二、家庭护理的核心步骤:科学退烧与舒适护理
1. 物理降温的正确操作
减少衣物:穿透气棉质衣物,避免“捂汗”加重体温升高。
温水擦拭:用32°C~34°C温水浸湿毛巾,重点擦拭颈部、腋下、肘窝、腹股沟等大血管分布区,每次10分钟。
温水浴:水温37°C~38°C,浸泡5~10分钟,适合精神状态良好的宝宝。
局部冷敷:将退热贴或冷毛巾敷于前额,避免直接接触冰块以防冻伤。
2. 退烧药的规范使用
用药时机:腋温≥38.5°C或伴随明显不适(如哭闹、拒食)。
药物选择:
对乙酰氨基酚(泰诺林):≥3月龄适用,剂量10~15mg/kg,间隔≥4小时。
布洛芬(美林):≥6月龄适用,剂量5~10mg/kg,间隔≥6小时。
⚠️ 禁忌:禁止交替使用两种药物;禁用阿司匹林、尼美舒利。
栓剂使用:适用于呕吐或睡眠中高热,需按体重计算剂量。
3. 关键支持措施
补液防脱水:少量多次喂温水、口服补液盐或稀释果汁,避免电解质紊乱。
饮食调整:提供易消化的半流质食物(如米汤、蛋羹),避免油腻或高蛋白饮食。
环境优化:室温维持在25°C左右,定时通风以减少病菌浓度。
三、何时需立即就医?识别危险信号
1. 紧急就医的指征
年龄风险:<3月龄婴儿任何发热;3~6月龄体温≥38.9°C。
症状异常:持续高热>3天;惊厥;呼吸急促(>50次/分钟);皮肤苍白或发绀。
行为变化:嗜睡、无法安抚的哭闹、拒食。
2. 需警惕的潜在疾病
细菌感染:如中耳炎、尿道感染(尤其女婴)。
重症感染:脑膜炎、脓毒症(伴随前囟膨隆、皮疹)。
非感染性疾病:川崎病(持续发热+草莓舌、结膜充血)。
四、常见误区与科学澄清
1. 误区一:酒精擦拭退烧更快
酒精挥发虽能短暂降温,但可能通过皮肤吸收引发中毒,尤其婴幼儿禁用。
2. 误区二:发热会烧坏脑子
除非超高热(>41°C)或合并脑部感染,单纯发热不会损伤大脑。
3. 误区三:退烧药可缩短病程
退烧药仅缓解不适,无法治疗原发病,滥用可能掩盖病情。
4. 误区四:冰敷比温水更有效
冰敷易导致寒战和血管收缩,反而不利于散热。
五、预防与长期健康管理
1. 日常防护措施
接种疫苗:按时接种流感、肺炎球菌等疫苗。
卫生习惯:勤洗手、消毒玩具,避免接触患病儿童。
2. 特殊群体护理
早产儿/免疫缺陷儿:发热需更早就医评估。
热性惊厥史儿童:体温≥38°C即启动退热措施。
家庭护理的黄金原则
婴幼儿发烧时,家长需保持冷静,遵循“观察-降温-补液-评估”四步原则。备齐体温计、退烧药及补液盐,记录体温变化与症状进展。记住,科学护理的核心是缓解不适而非追求体温“归零”,当出现任何危险信号时,及时就医才是最佳选择。
关键词自然分布:婴幼儿发烧、家庭护理、物理降温、退烧药、就医信号、发热误区。

