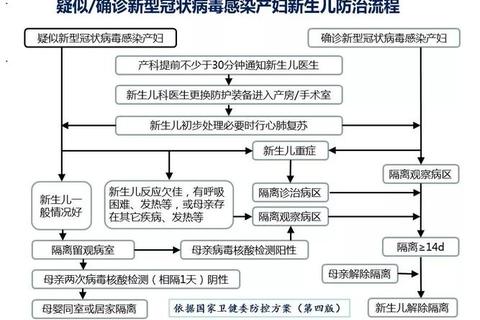
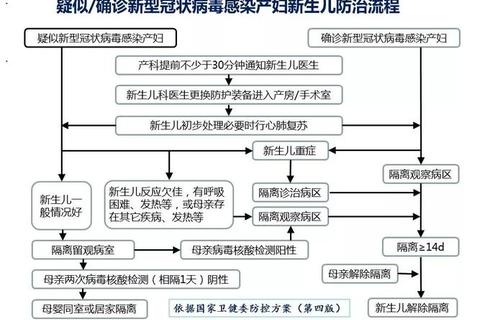
新生儿免疫系统尚未成熟,感染风险极高。数据显示,全球每年约10万新生儿因感染死亡,其中半数可通过科学防控措施避免。早期识别感染迹象并采取综合干预,是降低并发症和死亡率的关键。
新生儿感染早期症状隐蔽,家长需通过“三观察”判断:
1. 精神状态变化:感染初期可能表现为异常烦躁或哭闹不止,随后转为反应迟钝、嗜睡甚至昏迷。
2. 生理功能异常:
3. 体表征兆:
特殊群体警示:早产儿、低体重儿可能出现更隐蔽症状,如反复呼吸暂停或肌张力突然下降,需每小时记录生命体征。
1. 垂直传播:母体携带B族链球菌、巨细胞病毒等病原体,可通过胎盘或产道感染胎儿。建议孕晚期进行GBS筛查,阳性者分娩时需接受抗生素治疗。
2. 接触传播:医护人员或家属手部携带金黄色葡萄球菌、大肠杆菌等,接触脐带残端或黏膜时引发感染。研究显示规范手卫生可使感染率降低72%。
3. 环境媒介:被污染的奶瓶、温箱等医疗器械是院内感染主要来源。新生儿病房需每日紫外线消毒,空气菌落数需<200 CFU/m³。
1. 快速筛查组合:
2. 影像学辅助:
需注意:早发型败血症(EOS)血培养阳性率仅15%,需结合产妇感染史综合判断。
1. 轻症管理:
2. 重症救治:
3. 支持疗法:
1. 产前防控:
2. 分娩期保护:
3. 环境管控:
4. 母乳强化:
5. 疫苗防护:
1. 手卫生标准:七步洗手法持续40秒,指缝、甲缘重点清洁,接触婴儿前使用含60%-75%酒精的速干手消剂。
2. 脐带护理:每日用碘伏从脐根向外螺旋消毒,避免使用紫药水等染色剂掩盖感染迹象。
3. 就医指征:出现呼吸暂停、皮肤大理石样花纹、前囟膨隆等“红色警报”,需15分钟内抵达医院。
通过建立“医院-社区-家庭”三级防控网络,我国新生儿感染死亡率已从2016年的4.5‰降至2023年的2.8‰。每个家庭掌握基本防控技能,配合医疗机构实施精准干预,将为新生儿构筑更坚固的健康防线。