新生儿黄疸是约60%足月儿和80%早产儿出生后经历的常见生理现象,但若未科学监测和干预,可能发展成胆红素脑病等严重并发症。本文将结合最新医学指南,系统解析黄疸监测标准及家庭护理核心要点,帮助家长在黄金窗口期精准判断风险。
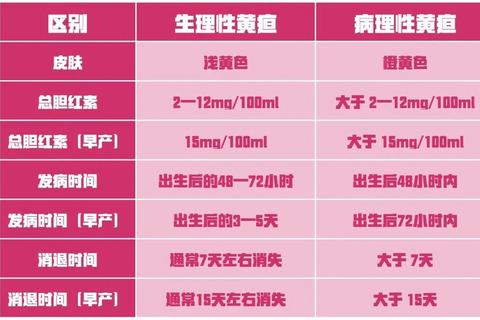
新生儿黄疸源于胆红素代谢障碍,表现为皮肤、巩膜黄染。生理性黄疸多在出生后2-3天出现,4-5天达峰,7-10天消退;早产儿可能延迟至4周消退。病理性黄疸则具有以下特征:
需警惕溶血、感染、胆道闭锁等病因。
| 出生天数 | 足月儿参考值(mg/dl) | 早产儿参考值(mg/dl) |
|-|--|--|
| 第1天 | ≤6 | ≤6 |
| 第2-3天 | 7-12 | 8-12 |
| 第4-5天 | ≤12.9 | ≤15 |
| 第6-7天 | ≤13.2 | ≤18 |
| 第8-14天 | 7-9→5 | 10→8 |
数据综合自多个权威指南,需注意:
1. 高危儿(如溶血、低体重)干预阈值降低20%
2. 经皮胆红素仪(TcB)筛查误差约±3mg/dl,TSB检测为金标准
3. 2022版AAP指南强调:胎龄<38周需特殊评估
当出现以下情况应立即就医:
根据AAP指南,不同风险等级干预阈值(足月儿为例):
光疗期间需遮盖眼睛及生殖器,每4-6小时翻身,总疗程约24-48小时。
适用于TSB>25mg/dl或每小时上升>1mg/dl,尤其存在酸中毒、败血症等情况。
1. 强化喂养:母乳喂养每日8-12次,确保每次有效吸吮15分钟以上。若母乳不足,补充配方奶(30-60ml/次)。
2. 日光疗法:选择上午9点前/下午4点后,裸露四肢和躯干,每次15-20分钟,注意眼部防护。
3. 排泄监测:每日排尿≥6次、排便≥3次为理想状态。可按摩腹部(脐痂脱落后)促进肠蠕动。
4. 风险记录:建议家长使用“黄疸日记”记录每日黄染范围、喂养量及精神状态。
就医决策树:
黄染范围超过大腿中部+胆红素>12mg/dl → 门诊复查;
伴发热/抽搐/拒食 → 急诊处理;
出生72小时内黄染蔓延快 → 立即住院。
科学监测结合主动护理,可使95%的黄疸在家庭管理中安全消退。记住:黄疸不是疾病,而是身体发出的信号灯,及时解读才能为宝宝健康护航。