肝胆系统是人体代谢与解毒的核心,当这个精密体系出现故障时,药物选择如同精准的钥匙,既要解除病痛又需守护脆弱的功能平衡。面对复杂的肝胆疾病谱系,科学的用药策略能够帮助患者避免“药到病未除”的困境,实现真正的健康护航。
当右上腹持续隐痛伴随皮肤黄染,或是体检报告显示转氨酶异常升高,往往提示肝胆系统警报。常见病症包括病毒性肝炎(乙肝、丙肝)、脂肪肝(酒精性与非酒精性)、药物性肝损伤、胆石症、肝硬化等。以药物性肝损伤为例,我国年发生率高达23.8/10万,中药、抗结核药、抗肿瘤药物是主要诱因。这些疾病虽表现各异,但都会导致肝细胞损伤、胆汁代谢紊乱等病理改变。
1. 个体化精准用药
肝功能Child-Pugh分级是剂量调整的重要依据。例如重度肝损伤患者使用经肝代谢药物时,剂量需下调30%-50%。对于需要长期用药的慢性病患者,建议每3个月监测肝肾功能。
2. 规避肝损风险药物
已知超过1000种药物可能引发肝损伤。抗结核药(利福平)、解热镇痛药(对乙酰氨基酚)、部分抗生素(红霉素)等属于高危药物。正在服用免疫抑制剂或化疗药物的患者,建议预防性使用还原型谷胱甘肽。
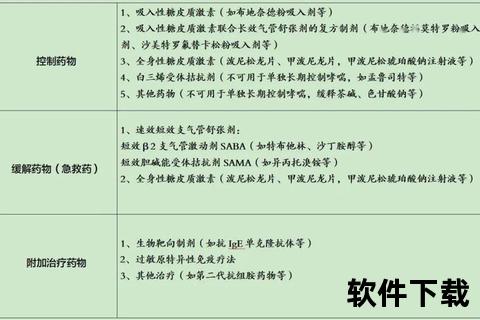
3. 保肝药物分类施治
4. 联合用药审慎原则
临床研究证实,联用两种以上保肝药物可能加重代谢负担。特殊情况如重症药物性肝损伤,可短期联用甘草酸制剂+谷胱甘肽,但需密切监测肝功能变化。
5. 全程动态评估策略
治疗初期每2周复查肝功能,稳定期延长至1-3个月。以药物性肝损伤为例,谷丙转氨酶恢复后仍需持续用药4-8周,防止反弹。
1. 病毒性肝炎
抗病物(恩替卡韦、索磷布韦)联合复方甘草酸苷可显著改善炎症。出现黄疸时加用腺苷蛋氨酸,胆汁酸>10倍正常值者推荐丁二磺酸腺苷蛋氨酸静脉给药。
2. 非酒精性脂肪肝
维生素E(800IU/日)联合二甲双胍可改善胰岛素抵抗。肝酶持续异常者,水飞蓟宾(420mg/日)治疗周期不少于6个月。
3. 药物性肝损伤
立即停用可疑药物是首要原则。重症患者推荐异甘草酸镁(150mg/日)联合N-乙酰半胱氨酸静脉滴注。抗结核治疗中出现肝损时,可用双环醇替代传统保肝药。
4. 胆道系统疾病
慢性胆囊炎急性发作期,匹维溴铵(50mg 3次/日)可快速缓解胆绞痛。胆固醇性结石患者口服熊去氧胆酸(10mg/kg/日)12个月,溶解率可达40%。
1. 早期预警信号识别
持续3天以上的食欲减退、茶色尿、皮肤瘙痒等症状,应及时就医。建议高风险人群(长期服药者、酗酒者)每半年进行肝脏弹性检测。
2. 生活方式干预
每日22:00前入睡有助于肝胆排毒周期。地中海饮食模式(橄榄油、深海鱼、坚果)可降低30%脂肪肝风险。
3. 中药使用规范
何首乌、雷公藤等具有明确肝毒性,自行服用中药制剂前需经肝病专科评估。出现乏力、黄疸等表现应立即停药。
4. 就医决策时间窗
当INR值>1.5伴腹水,或总胆红素每日上升17.1μmol/L,提示急性肝衰竭可能,需在6小时内转入ICU。
在这个每3分钟就有1人因肝病死亡的时代(WHO数据),科学用药的本质是对生命代谢节律的尊重。记住:最好的保肝药是理性用药的意识,最有效的治疗方案是医患共同缔造的个体化路径。当您手握药盒时,不妨多问一句:这个选择是否经得起肝细胞的“质量检验”?